trigemino
trigemino
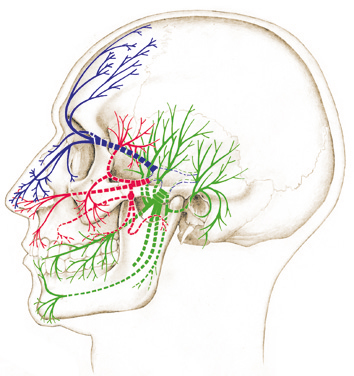
Quinto paio dei nervi cranici. È il più voluminoso e deve il suo nome al tipo di distribuzione periferica che ha luogo attraverso tre branche: oftalmica, mascellare e mandibolare. È un nervo misto formato da un’esile radice motoria, che prende origine dal nucleo masticatorio posto nel ponte, e da una grossa radice sensitiva che origina dal ganglio semilunare di Gasser, nella regione temporale. Il t. provvede all’innervazione dei muscoli masticatori e all’innervazione sensitiva della testa, della faccia e delle meningi dell’encefalo. La prima branca (oftalmica) nel suo percorso si divide nei rami lacrimale, frontale e nasociliare. Innerva il cuoio capelluto, la cute della fronte, della palpebra superiore e del dorso del naso, nonché la mucosa della congiuntiva e della cornea, dei seni sfenoidali, frontali ed etmoidali e della parte anteriore delle fosse nasali. La seconda branca (mascellare) si immette nella cavità orbitaria e si divide poi nei rami zigomatico, alveolare superiore e sfenopalatino; il suo ramo terminale (nervo infraorbitario) giunge al di sotto dello zigomo e si suddivide in numerosi rami cutanei. Il mascellare è un nervo sensitivo somatico che si distribuisce a un’estesa area cutanea della faccia e alla mucosa delle cavità nasali e della bocca. La terza branca del t. (mandibolare) è un nervo misto costituito da fibre somatiche, motrici e sensitive; le fibre motorie innervano i muscoli della masticazione, quelle sensitive raggiungono la lingua, le labbra, la gengiva inferiore, il pavimento orale, il mento, la guancia, la tempia e l’orecchio. Al nervo mandibolare sono annessi i gangli parasimpatici che innervano la ghiandola parotide e le altre due ghiandole salivari maggiori. Considerata la vastità dei territori innervati dal t. assumono una particolare importanza le patologie che lo colpiscono, e tra queste in partic. la nevralgia del t., caratterizzata da intense crisi dolorose legate alla masticazione, alla deglutizione, al parlare, ecc., con fotofobia, lacrimazione, salivazione, midriasi.
La terapia della nevralgia del trigemino
La gravità dei sintomi della nevralgia trigeminale e il carattere altamente invalidante di tale patologia hanno impegnato per decenni neurologi, specialisti in algologia e neurochirurghi: i parossismi dolorosi e la loro ricorrenza (più volte al giorno, con periodi di remissione che non escludono mai ricadute) hanno portato a veri e propri protocolli terapeutici decisionali, che tengono conto dell’età del paziente, dell’intensità e della frequenza del dolore, della coesistenza di altre patologie (come tumori o sclerosi multipla). Ogni paziente con nevralgia del trigemino deve essere sottoposto a uno studio TC o RMN per escludere una causa tumorale (presente nell’1÷2% dei casi, ➔ angioma cerebrale). La terapia medica specifica va sempre attuata per prima e per un periodo prolungato, avvalendosi anche della consulenza di un algologo. Nell’approccio alla terapia della nevralgia del trigemino si deve tener conto di importanti limitazioni: i comuni antidolorifici (anche la morfina) sono inefficaci; sono inutili i polivitaminici e i neurotrofici; non è indicata nessuna terapia fisica (TENS, laserterapia, magnetoterapia, agopuntura, ecc.).
Terapia farmacologia con gli antiepilettici
La nevralgia del trigemino è da considerarsi, dal punto di vista fisiopatologico, e quindi anche terapeutico, come una forma di epilessia; l’uso dei farmaci antiepilettici (➔) è stato intrapreso dagli anni Sessanta del secolo scorso, aprendo, con la carbamazepina, una nuova era terapeutica. Da questo farmaco la maggior parte dei pazienti trae un beneficio che tuttavia si attenua nel tempo; la carbamazepina può provocare sonnolenza, vertigini e alterazioni della crasi ematica (emocromo, funzionalità epatica); inoltre interagisce a livello del fegato con molti farmaci. Una molecola simile, la oxacarbazepina, ha meno effetti collaterali e simile efficacia. Altri antiepilettici sono stati introdotti come alternativa terapeutica, per insuccessi o intolleranza alla carbamazepina: la difenilidantoina, la lamotrigina, il gabapentin e il suo similare pregabalin (questi ultimi due anticonvulsivanti sono attivi sul dolore neuropatico cronico). Se i farmaci sono efficaci e tollerati, la loro regolare e costante assunzione nel tempo può prevenire crisi trigeminali: come nell’epilessia, la nevralgia acuta va prevenuta, perché la cura durante l’esacerbazione è pressocché inesistente, essendo inefficaci, come si è detto, anche gli analgesici maggiori. I pazienti con crisi trigeminali intense ma rare sono i più difficili da trattare, perché si devono sottoporre a regolari assunzioni di farmaci, più volte nella giornata, sopportando i relativi effetti collaterali e, spesso, periodici controlli ematologici.
Terapia chirurgica
In circa la metà dei casi i farmaci non sono tollerati o non sono efficaci: si deve allora ricorrere al trattamento chirurgico, che si avvale di due tecniche fondamentali: la rizolisi percutanea (a sua volta differenziata in tre modalità) e la compressione microvascolare. La rizolisi percutanea utilizza generalmente le radiofrequenze e prevede l’inserimento di un ago nel forame della base cranica attraverso il quale il trigemino esce dal cranio. Raggiunta la radice del nervo, si invia una corrente a radiofrequenza che produce il riscaldamento del tessuto nervoso in quella sede, che comporta la distruzione di un certo numero di fibre nervose; ne conseguono il controllo del dolore e la parziale riduzione della sensibilità facciale nella sede del dolore. Questo risultato terapeutico può essere definitivo o durare qualche anno: più è lieve la riduzione della sensibilità facciale, più è probabile che il paziente abbia una precoce recidiva del dolore; è probabile inoltre che il paziente dopo l’intervento presenti disturbi da denervazione con spiacevoli parestesie. La rizolisi trigeminale percutanea a radiofrequenza è indicata per pazienti con più di 60 anni o in condizioni generali non buone. Altro metodo di rizolisi percutanea è la compressione tramite palloncino, che richiede ugualmente la penetrazione di un ago (di diametro maggiore rispetto alla tecnica precedente) nel ganglio di Gasser: il palloncino viene gonfiato, con conseguente schiacciamento delle fibre termodolorifiche. Non sempre questa tecnica preserva la sensibilità facciale (la variabilità è in relazione all’esperienza dell’operatore) e talora produce deficit della masticazione e a volte del movimento oculare. La rizolisi glicerolica, come gli altri interventi percutanei, si basa sull’ipotesi che la riduzione delle afferenze algiche riduca l’eccitabilità dei centri nervosi. Consiste nell’introduzione di sostanze lesive (solitamente glicerolo), tramite catetere percutaneo, nel ganglio di Gasser. Preserva la sensibilità facciale (ma anche in questo caso con variabilità in relazione all’esperienza dell’operatore e alla quantità di sostanza iniettata). La decompressione microvascolare è basata sull’ipotesi patogenetica che la nevralgia del trigemino sia dovuta alla compressione della radice del trigemino da parte di un’arteria con decorso anomalo: la decompressione prevede l’apertura del cranio per raggiungere la radice del trigemino, e l’interposizione fra questa e l’arteria con decorso anormale di una spugnetta che impedisce all’arteria di comprimere la radice. Si esegue (previa RMN), se il paziente è giovane ed è in buone condizioni generali; elimina il dolore della nevralgia del trigemino senza riduzione della sensibilità facciale nella sede dove prima compariva il dolore. Dopo l’intervento può residuare una riduzione dell’udito. Il controllo della nevralgia del trigemino può essere definitivo o durare qualche anno: statisticamente, è prevedibile che 10 anni dopo l’intervento metà dei pazienti sia ancora senza dolore e metà abbia di nuovo dolore. Le statistiche del Massachusetts general hospital, evidenziano il 79% di risultati immediati, e il 73% di risultati a lungo termine; il successo a lungo termine per le procedure percutanee è ca. del 60%.