prostata
prostata
Ghiandola dell’apparato genitale maschile, situata sotto la vescica e sopra il diaframma uro-genitale.
Anatomia
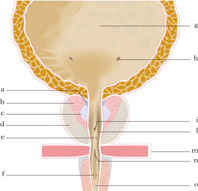
La ghiandola prostatica normale pesa circa 20 g. È situata al di sotto della vescica, dietro alla sinfisi pubica, sopra il diaframma urogenitale, davanti al retto, da cui è separata dalla fascia di Denonvilliers. È attraversata dall’uretra prostatica. I condotti eiaculatori attraversano la prostata e si aprono nell’ uretra prostatica a livello di un rilievo mucoso chiamato veru montanum. Sono state descritte tre zone anatomiche in base alla differente topografia dello sbocco dei dotti in uretra, alle differenti patologie cui sono soggette e in alcuni casi alla differente origine embrionaria: sono le zone di transizione, centrale e periferica. La zona di transizione è costituita da due lobuli simmetrici posti lateralmente all’uretra prostatica (5÷10% del tessuto ghiandolare). Questa zona comunemente si ipertrofizza nella ipertrofia prostatica benigna e si stima che circa il 20% dei carcinomi prostatici origini da questa zona. La zona centrale (ca. il 25% del tessuto ghiandolare) si estende in forma conica attorno ai dotti eiaculatori fino alla base vescicale. La zona periferica costituisce la grossa parte del tessuto della ghiandola (70%) e ricopre le superfici posteriore e laterali della stessa. È la sede di origine del 70% dei carcinomi prostatici ed è apprezzabile con la palpazione all’esplorazione rettale.
Fisiologia
La funzione secretoria della p. è principalmente coinvolta nella formazione del liquido seminale, cui fornisce il maggior contributo (1,5÷2 ml), insieme alle vescicole seminali (3 ml). Durante l’eiaculazione le secrezioni di queste ghiandole vengono prodotte in maniera sequenziale, con una prima frazione ricca di spermatozoi e di secrezione prostatica e una seconda frazione ricca in fruttosio, che rappresenta il maggior prodotto di secrezione delle vescicole seminali. Il liquido seminale presenta un’alta concentrazione di acido citrico, fruttosio, poliammine, prostaglandine, zinco, fosfatasi acida prostatica e antigene prostatico specifico – PSA. La p. e gli altri tessuti degli organi sessuali accessori vengono stimolati alla crescita e mantenuti trofici dalla presenza continua del testosterone sierico, che a livello prostatico è convertito in di-idrotestosterone dall’enzima 5-alfa reduttasi.
Patologia
Oltre ai fenomeni infiammatori che danno luogo alle prostatiti (➔) la più comune patologia della p. è l’ipertrofia prostatica benigna, che definisce un processo di proliferazione cellulare e di aumento dimensionale della prostata, che si verifica principalmente nella zona di transizione, determinando un’ostruzione allo svuotamento della vescica. Solitamente dopo i quaranta anni si associa allo sviluppo di sintomi urinari, quali la ridotta forza del getto, un’aumentata frequenza delle minzioni, la frequenza di minzioni notturne. Complicanze dell’ipertrofia prostatica non trattata sono la ritenzione acuta di urine, lo sviluppo di infezioni e calcoli vescicali, l’insufficienza renale. Il suo trattamento è farmacologico o chirurgico (➔ prostectomia). Le neoplasie della prostata sono i tumori più frequenti negli uomini. Istologicamente si tratta nel 95% dei casi di adenocarcinomi. Frequentemente si associano ad aumento delle concentrazioni plasmatiche di una molecola normalmente prodotta dalla ghiandola, il PSA. La terapia delle neoplasie organo-confinate è chirurgica o radioterapica. La malattia metastatica si affronta con l’ormonoterapia e con la chemioterapia.