pancreas
pancreas
Organo annesso all’apparato gastrointestinale che presenta una struttura parenchimatosa ghiandolare di tipo misto tubulo-acinoso (non muscolare). È situato profondamente nell’addome, estendendo il suo asse principale in senso trasversale dietro lo stomaco e davanti all’aorta addominale, all’altezza delle vertebre lombari I e II.
Anatomia
Anatomicamente possiamo distinguere: la cosiddetta porzione cefalica (testa del p.), accolta nella seconda porzione duodenale; la porzione centrale, o corpo, divisa dalla testa da un segmento più ristretto detto istmo; la porzione caudale (coda del p.), in prossimità della milza. Un prolungamento della testa del p. verso la terza porzione duodenale si chiama invece processo uncinato. Il p. è rivestito da una capsula da cui si partono setti membranosi che dividono l’intera ghiandola in lobuli. Tra questi è presente uno stroma fibroso dove sono accolti sia i piccoli dotti pancreatici che originano dai lobuli e che sboccano nel dotto pancreatico principale (dotto di Wirsung) o nel dotto pancreatico accessorio (dotto di Cantorini), sia piccoli agglomerati di cellule dette isole del Langerhans.
Fisiologia
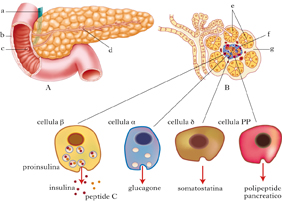
Il p. è una ghiandola con doppia funzione di secrezione: esocrina (predominante, circa il 97% del tessuto) ed endocrina. Dalla prima deriva la produzione del succo pancreatico, indispensabile per la digestione. La secrezione esocrina è assicurata dall’attività delle cellule pancreatiche che contengono granuli di zimogeno, ricchi di enzimi (tra i quali tripsina, chimotripsina, amilasi, lipasi, nucleasi) che rappresentano la parte principale del secreto pancreatico. Questi enzimi, dopo essere stati rilasciati negli acini ghiandolari, attraverso i dotti interlobulari raggiungono il dotto pancreatico principale e successivamente sono liberati nel duodeno dove, a contatto con il chimo gastrico, svolgono la funzione di frammentazione degli alimenti ingeriti. La funzione endocrina è svolta invece dalle isole di Langerhans, agglomerati di cellule disseminati lungo la ghiandola ma concentrati soprattutto nel corpo e nella coda. Si riconoscono solitamente quattro tipologie cellulari, con produzione di differenti ormoni: le cellule alfa (20%) che producono glucagone, le beta (75%) che producono insulina, le delta per la somatostatina e le cellule PP per il peptide pancreatico (complessivamente 5%). L’intera ghiandola riceve l’irrorazione dall’arteria epatica, dall’arteria splenica e dall’arteria mesenterica superiore. Tutte le vene sono invece tributarie della vena porta. I nervi derivano dal plesso celiaco, e contribuiscono, insieme alla componente ormonale, alla regolazione della secrezione del succo pancreatico.
Patologia
Oltre al diabete (➔), e alcune rare affezioni morbose endocrine diffuse in cui può essere coinvolto anche il p., possiamo agevolmente distinguere due principali tipi di patologie: da un lato le pancreatiti e dall’altro i processi degenerativi (tumorali) a differente grado di malignità. Le pancreatiti sono processi infiammatori in cui si verifica l’autodigestione della ghiandola. Le cause principalmente riconosciute (75% dei casi) sono l’abuso di alcool e la calcolosi biliare. Tra le altre cause principali si possono citare: iperparatiroidismo, forme idiopatiche, post-chirurgiche dopo pancretografia endoscopica, ecc. I tumori del p. possono interessare sia le cellule preposte alla funzione esocrina che quelle alla funzione endocrina. Più rare le forme linfatiche o vascolari. La classificazione dei tumori del pancreas esocrino è in continua evoluzione soprattutto per quanto riguarda le forme a malignità intermedia (tumori cistici dei dotti principali o secondari, tumori papillari, ecc.). Gli adenocarcinomi sono i più frequenti (90÷95%) e i più aggressivi, con prognosi peggiore anche quando è possibile intervenire chirurgicamente (sopravvivenza a due anni inferiore al 50%); seguono i tumori neuroendocrini (5÷10%).