ovaio (o ovaia)
ovaio (o ovaia)
La gonade della donna.
Anatomia
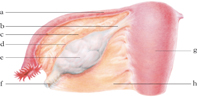
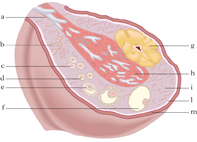
L’o. è un organo pari, che nella donna adulta ha la forma e il volume di una grossa mandorla; è situato nella pelvi, unito per mezzo di fasci fibrosi con l’utero, con la tuba e con la regione lombare. Il parenchima dell’o., in cui si riconoscono una zona corticale e una midollare, è rivestito dall’epitelio ovarico, detto anche epitelio germinativo poiché derivato dallo stesso epitelio che ha dato luogo ai follicoli primordiali. Nella specie umana all’inizio dell’attività sessuale ne rimangono circa 400.000, e di questi solo una minima parte (400÷500) arriva a maturazione, mentre gli altri degenerano: i follicoli degenerati formano la ghiandola tecale, a funzione endocrina.
Fisiologia
L’o. è l’organo deputato alla realizzazione di due funzioni distinte e complementari: la produzione di ormoni steroidi (estrogeni e progestinici) e la riproduzione. Il progressivo incremento della produzione di estrogeni che si osserva all’inizio della pubertà, e le conseguenti interazioni a livello ipotalamo-ipofisario, costituiscono i primi stimoli al verificarsi delle cicliche e ritmiche variazioni ormonali che sono alla base del ciclo riproduttivo. A livello dell’o. si verifica una ripresa dei processi di meiosi e delle fasi maturative dei follicoli, cui consegue un incremento della produzione di estrogeni che, a sua volta, determina a livello uterino un aumento di peso e dimensioni dell’organo e le modificazioni dell’endometrio che porteranno al menarca. Le gonadotropine esplicano ciclicamente i loro effetti a livello ovarico inducendo la maturazione dei follicoli. La caratteristica dell’epoca riproduttiva è la produzione di un ovulo che può essere fecondato. Nella donna i follicoli ovarici (o follicoli di Graaf) maturano uno per volta: tra le cellule che circondano l’ovocito si raccoglie del liquido che poi confluisce in una cavità, il follicolo cavitario; la parete del follicolo si assottiglia e si rompe, con liberazione dell’ovocito e del liquido follicolare. Dalle pareti del follicolo si origina il corpo luteo (che produce progesterone ed estrogeni), il quale progressivamente si accresce e aumenta la produzione di ormoni fino a che, se l’uovo non viene fecondato, va incontro a fenomeni di atrofia. Durante la gravidanza il corpo luteo assume un ruolo importante nella produzione di estrogeni fino alla terza settimana, momento in cui entra in funzione la produzione placentare. Dopo il parto e per tutto il periodo dell’allattamento non si assiste, di norma, a fenomeni ovulatori, verosimilmente in seguito all’azione della prolattina.
Patologia
L’o. può essere sede di processi flogistici, che per lo più interessano anche le salpingi (annessite). Le flogosi acute sono davute a germi piogeni tendenti a cronicizzare (clamidia, micoplasma, bacillo di Koch). Con una certa frequenza nell’o. si sviluppano formazioni cistiche, c.d. funzionali, perché dipendono da disfunzioni ormonali, e le loro dimensioni possono variare nel corso del ciclo mestruale. Più rari i tumori ovarici, benigni o maligni, che derivano dai diversi tessuti che formano l’ovaio. I carcinomi sono ad alta malignità, e la sintomatologia scarsa o nulla all’esordio provoca diagnosi tardive e condiziona la prognosi.Taluni tumori dell’o. compaiono durante la gravidanza. Sindrome dell’o. policistico: sindrome caratterizzata da disturbi mestruali (oligo-amenorrea), irsutismo, acne, talvolta sovrappeso, associati al rilievo ecografico o laparoscopico di ovaie con molteplici, piccole cisti sulla superficie e all’interno. Questa malattia è associata a un eccesso di androgeni, che si accumulano nel tessuto adiposo, per loro mancata conversione in estrogeni. Sembra che alla base delle alterazioni endocrine vi sia una bassa secrezione di ormone follicolostimolante (FSH) ipofisiario.