Morbilita
Morbilità
sommario: 1. Concetti e metodi. a) Orientamenti attuali dell'epidemiologia e definizione dei criteri di misura della morbilità. b) La malattia e le malattie: il problema della diagnosi. c) Classificazione statistica delle malattie. d) La morbilità visibile e quella invisibile. e) La patocenosi. 2. La morbilità nel quadro mondiale. a) Geografia medica. b) Le principali malattie infettive nel mondo. 3. La mortalità come indicatore della morbilità. a) L'evoluzione della speranza di vita come segno della transizione epidemiologica. b) Dalla ipermortalità infantile all'ecatombe dei vecchi. c) Incidenza delle principali categorie di malattie sulla speranza di vita. d) Colpo d'occhio sull'evoluzione delle principali cause di morte nel XX secolo. e) Variazioni stagionali della mortalità. f) Panorama delle principali cause di morte nel mondo occidentale alla metà del XX secolo. 4. L'autopsia come criterio della morbilità. a) Le insufficienze della diagnosi clinica. b) Frequenza delle malattie secondo gli esami anatomopatologici. 5. Alla ricerca di una realtà proteiforme. a) Le malattie a denuncia obbligatoria. b) La morbilità secondo le statistiche degli ospedali. c) La morbilità fra i pazienti dei medici generici. d) Valutazione della morbilità totale. e) Osservazioni sui fattori patogeni delle società Industriali. □ Bibliografia.
1. Concetti e metodi
a) Orientamenti attuali dell'epidemiologia e definizione dei criteri di misura della morbilità
Durante il XX secolo l'epidemiologia ha subito un mutamento radicale ampliando il suo campo d'azione e ridefinendo i propri compiti: essa è passata dall'ambito delle epidemie in senso stretto, cioè delle malattie infettive che colpiscono nello stesso tempo e nella stessa località un numero rilevante di soggetti, a quello delle malattie non contagiose, per interessarsi sempre più degli stati al confine fra normalità e patologia. Attualmente il suo scopo è quello di registrare e sottoporre ad analisi statistiche tutti i fenomeni di morbilità che si manifestano in una popolazione.
Durante un simposio tenuto nel 1968 gli esperti dell'Organizzazione Mondiale della Sanità hanno definito l'epidemiologia come lo studio della distribuzione delle malattie e delle forme di invalidità nelle popolazioni umane, e insieme delle influenze che determinano tale distribuzione. Oggi quindi gli epidemiologi si sforzano di misurare nel modo più preciso possibile la morbilità in tutti i suoi aspetti.
Questo interesse ha un'importante motivazione pratica. La conoscenza dell'ampiezza e della distribuzione delle malattie è indispensabile per un corretto sviluppo dei servizi sanitari. I mutamenti delle condizioni di vita nelle società industrializzate e i progressi prodigiosi della medicina e delle tecniche sanitarie hanno modificato profondamente la struttura della morbilità e hanno spostato, nei rilevamenti statistici, il peso della malattia verso i gruppi di età media e avanzata. Al controllo sanitario delle malattie infettive si deve aggiungere la lotta contro i ‛fattori di rischio' delle malattie da usura dell'organismo; all'ospedalizzazione si devono aggiungere le cure a domicilio e l'assistenza sociale. La maggior parte degli abitanti di un paese industrializzato oggi muore vecchia, uccisa da un piccolo gruppo di malattie terminali (crisi cardiache, apoplessia cerebrale, cancro). L'analisi della mortalità non informa dunque più a sufficienza sui problemi medici e sui bisogni sanitari della popolazione attiva. Inoltre, la maggior parte dei malati è oggi curata fuori dalle istituzioni ospedaliere, ma la ricerca medica e l'amministrazione dei servizi sanitari non possono permettersi di ignorare la natura, l'estensione esatta e la distribuzione dei mali. Insomma la morbilità sta prendendo il posto della mortalità come indice dello stato sanitario di una collettività.
La frequenza di una malattia è misurata dal rapporto fra il numero dei casi di tale malattia registrati in un periodo di tempo determinato (in genere durante un anno civile) e l'ammontare complessivo della popolazione implicata. È un quoziente e lo si esprime di solito per 1.000 o per 100.000 persone prese in esame.
Secondo la natura dei dati registrati, si tratta della frequenza di pazienti che soffrono di una malattia (‛tasso di morbilità') o della frequenza delle morti dovute a questa malattia (‛tasso di mortalità parziale'). Si definisce col termine di ‛letalità' il rapporto fra il numero dei decessi attribuiti a una malattia e il numero dei casi nuovi di questa malattia verificatisi durante lo stesso periodo. Per una malattia la cui letalità non sia troppo elevata, la mortalità e la morbilità sono notevolmente diverse e l'analisi statistica della mortalità non è pertanto sufficiente per valutare l'impatto reale della malattia in questione.
Il tasso di morbilità può essere stabilito in due modi: rapportando alla totalità della popolazione considerata o il numero complessivo degli individui che soffrono di una malattia (‛asso di prevalenza'), o il numero dei casi nuovi della malattia (‛tasso di incidenza'). Il tasso di incidenza è praticamente sempre annuo, quello di prevalenza lo è di solito, ma può anche essere calcolato per un periodo molto più breve, soprattutto quando si voglia seguire la fluttuazione di una malattia infettiva di breve durata.
I tassi di mortalità, di prevalenza e di incidenza vengono espressi per l'insieme della popolazione o separatamente per gli uomini e per le donne. È utile non solo constatare i valori globali, ma stabilirne anche la ripartizione per fasce di età. Questi ‛tassi specifici' vengono valutati di solito per periodi di cinque anni.
I tassi di incidenza di una malattia e di mortalità attribuiti a una popolazione esprimono, per un membro di quella popolazione, rispettivamente il rischio di ammalarsi entro l'anno, se non lo è ancora, e il rischio di morire nello stesso periodo, se è già ammalato o se si ammala. Il rischio relativo è un indice ottenuto paragonando i rischi per due malattie in una stessa popolazione o per una malattia in due popolazioni diverse. Lo si calcola dividendo un tasso per il tasso omologo. Tuttavia il paragone fra popolazioni che differiscono per strutture di età non può avvenire in modo corretto usando i tassi realmente osservati (‛tassi bruti'), perché il rischio di malattia varia secondo l'età. Per questa ragione si deve scegliere una popolazione ideale dalla struttura di età fissa e, prima di fare qualunque paragone fra le popolazioni concrete, si calcolano i tassi che, per estrapolazione, sarebbero valevoli nel caso della popolazione di riferimento (‛tassi standardizzati').
Un altro modo di standardizzare i dati per poter paragonare l'incidenza delle diverse malattie consiste nello stabilire i ‛tassi cumulativi di incidenza', vale a dire nel calcolare la probabilità per un soggetto medio, membro della popolazione esaminata, di non sfuggire durante la vita intera a una determinata malattia. Si otterrà questo tasso sommando i tassi specifici realmente osservati in ogni fascia di età da 0 a 74 anni.
Lo studio degli indici di morbilità secondo le differenze di sesso, di categoria socioprofessionale, di modi di vita, di caratteristiche familiari o di esposizione a certi fattori ambientali è un potente mezzo di investigazione medica.
Tuttavia, se è facile, in linea di principio, dare una definizione precisa e operativa della mortalità generale, è difficile farlo per la mortalità dovuta a malattie particolari e, a maggior ragione, per la morbilità. Il decesso è un avvenimento che si verifica, salvo rare eccezioni, in modo indiscutibile, limitato nel tempo e, dal punto di vista della statistica, senza equivoci. La malattia, invece, è un fenomeno biologico molto complesso, che resiste a una chiara concettualizzazione, univoca e costante, e a una registrazione esauriente. I tassi di morbilità non sono gli stessi se ci si occupa della malattia come viene vissuta dai malati o invece della malattia come viene considerata da chi assiste il malato o, ancora, della malattia quale viene effettivamente diagnosticata dai medici sui pazienti, dalle équipes di ricerca su campioni di popolazione o dai patologi sui cadaveri.
b) La malattia e le malattie: il problema della diagnosi
La costruzione di una statistica della morbilità è fondata su una sequenza di operazioni logiche che introducono parecchi elementi convenzionali, in parte arbitrari, nell'interpretazione degli avvenimenti biologici studiati: la distinzione tra normale e patologico; la definizione delle specie di morbi; i procedimenti diagnostici; la determinazione di un sistema di classificazione; infine, la distribuzione delle diagnosi concrete entro il quadro di un sistema nosologico.
Il concetto di malattia in genere e la separazione concettuale delle entità morbose, vale a dire delle singole malattie, non derivano necessariamente, con il loro contenuto attuale, dalla nostra esperienza del reale. Sono modelli esplicativi della realtà e non elementi costitutivi della stessa. La definizione di salute, sia in senso statistico, sia, più correttamente, in senso ideale e normativo, dipende non solo da criteri puramente biologici, ma anche da valori sociali. I concetti di salute e di malattia sono concetti di valutazione che tengono conto dell'adattamento dell'individuo all'ambiente sociale. Il vissuto individuale non coincide sempre con il riconoscimento sociale di uno stato patologico e questo non è lo stesso in tutte le società; differisce anche da uno strato sociale all'altro e inoltre si trasforma storicamente. Il menarca può essere vissuto come una malattia, ma non sarà per questo accettato nella nostra società come una devianza patologica. Al contrario, certe tossicomanie e parassitosi, riconosciute come patologiche dalla medicina ufficiale occidentale, possono passare per stati normali a livello di coscienza individuale in tutte le culture e a livello di coscienza collettiva in certe popolazioni. Anche parametri ‛obiettivi' non sono sempre sufficienti per decidere, fuori dal contesto ecologico e sociale, della normalità di un organismo. Così, per esempio, la presenza di 8 milioni di globuli rossi in un millilitro di sangue, decisamente patologica in un europeo, può essere un valore normale per un indiano degli altipiani delle Ande. Per certi abitanti dei paesi tropicali la diminuzione dei globuli rossi può essere tanto un fatto di normale adattamento all'ambiente quanto l'espressione di una perturbazione patologica dell'emopoiesi. Il limite fra la pressione arteriosa normale e l'ipertensione varia in funzione di diversi altri fattori. Con una infermità come la miopia semplice o l'astigmatismo - dice giustamente G. Canguilhem (v., 19724) - si è normali in una società agricola e non lo si è in marina.
Nelle società a tecnologia avanzata la distinzione fra salute e malattia comporta, in casi concreti, importanti conseguenze sociali: può arrivare a togliere certe responsabilità e a conferire particolari diritti sociali. Una medicina istituzionalizzata - che si è costituita come una professione particolare ed è fondata sull'accordo riguardo determinate basi scientifiche - detiene oggi il potere di decidere che cosa deve essere considerato malattia. Questa professione, fortemente autonoma nella civiltà occidentale del XX secolo, definisce in astratto e decide in concreto che cosa è la devianza biologica, creando così la malattia nel suo ruolo sociale ufficiale: la morbilità viene recepita e registrata nei documenti statistici soprattutto per il tramite di questa costruzione professionale.
L'aumento statistico della morbilità riflette spesso il maggior grado di medicalizzazione di una collettività più che il deterioramento effettivo del suo stato di salute globale.
Passando dalla distinzione fra normale e patologico alla definizione delle entità morbose, cioè al profilo concettuale della malattia, le difficoltà di ordine teorico e pratico si allargano notevolmente e si scava un vero e proprio fossato fra le opinioni popolari e la concettualizzazione medica rigorosa. Infatti, le opinioni popolari corrispondono in gran parte ai concetti scientifici di altri tempi, sorpassati dalla medicina attuale.
Le malattie come specie nosologiche non esistono se non nel mondo delle idee. Il profilo nosologico è l'interpretazione di una realtà empirica molto complessa e presuppone una certa filosofia medica, un sistema di riferimenti patologici fondato su una spiegazione ipotetica dei meccanismi patogenetici. La storia della medicina occidentale e lo studio comparato delle medicine delle diverse civiltà dimostrano che la concettualizzazione delle entità morbose non avviene necessariamente secondo il nostro attuale modello.
Nel passato della nostra medicina scientifica la nozione di specie morbosa era essenzialmente clinica. A parte le conseguenze di traumi evidenti o di intossicazioni, definite dalla loro causa, e qualche affezione eccezionalmente definita da un meccanismo patogenetico ipotetico, generalmente di carattere umorale (per esempio il ‛reumatismo'), le malattie una volta erano distinte l'una dall'altra in funzione del loro ‛quadro clinico', vale a dire dei sintomi che presentavano. Nel XIX secolo la medicina europea introdusse dapprima la definizione anatomoclinica della malattia, poi - soprattutto nel caso di affezioni infettive - la definizione eziologica. La medicina scientifica del nostro secolo continua a dare la priorità, per la definizione delle malattie infettive, alla specificità del germe e, per il resto, all'ubicazione e alla natura della lesione fondamentale; questa lesione resta molto spesso a livello delle strutture anatomiche, ma si cerca di penetrare, là dove è possibile, fino al disordine iniziale delle strutture molecolari. Il problema, in questo sviluppo della nosografia contemporanea, sta nel fatto che il criterio eziologico e quello strutturale si sovrappongono e che fino a oggi il loro uso non ha potuto superare completamente il ricorso al criterio clinico. Non solo, ma questo trova una seconda possibilità grazie all'introduzione di test funzionali raffinati. Ne risulta che la medicina attuale non dispone di un sistema nosologico coerente e quindi si dichiara incapace di elaborare una classificazione ‛naturale', o almeno dotata di logica consistente, delle malattie. Bisogna dunque contentarsi di stabilire ‛zone di coerenza nosologica' che, messe arbitrariamente l'una accanto all'altra, vanno a sovrapporsi parzialmente formando un disordinatissimo mosaico.
La diagnosi medica consiste nello stabilire la corrispondenza fra la realtà osservata e la dottrina nosologica. Si tratta infatti di precisare la collocazione dello stato di un paziente concreto in una serie di classi nosografiche. Una volta era relativamente semplice: la diagnosi consisteva in una specie di riassunto della descrizione clinica da situare in un sistema di descrizioni standardizzate (per esempio l'asma, la febbre terzana o la tisi, entità cliniche che non avevano il significato moderno di un'affezione allergica, da paludismo o da tubercolosi). I medici del XVII e del XVIII secolo paragonavano giustamente questo lavoro alla classificazione di una pianta in botanica.
Il sistema è cambiato quando la definizione delle entità morbose si è trasformata da clinica in anatomica ed eziologica. Invece di descrivere e classificare in funzione dei sintomi, vale a dire dei caratteri manifesti, bisogna riconoscere la causa e indovinare la lesione fondamentale, vale a dire un vizio nascosto. La diagnosi medica moderna supera i dati osservabili: è una procedura logica. Questo tipo di diagnosi, che pure informa molto di più sulla probabile sorte del malato e rappresenta un potente strumento intellettuale per conoscere la realtà e combattere le deficienze del corpo umano, comporta però anche notevoli rischi di errore.
La diagnostica antica non può essere tradotta in termini di diagnostica moderna, e questo rende difficile, e al limite perfino impossibile, il paragone fra i dati statistici sulla morbilità prima e dopo la metà del secolo scorso.
Alla fine del XIX secolo e lungo tutto il XX l'enorme progresso dei mezzi tecnici di esame medico (procedimenti fisici, chimici, immunologici e altri) rende gli atti diagnostici sempre più complessi e i risultati sempre più precisi. Queste raffinatezze metodologiche presentano, accanto a immensi vantaggi per i pazienti e per i medici, un innegabile inconveniente per chi compila statistiche e per gli storici della salute: rendono molto delicata e difficile qualunque comparazione fra i dati sulla morbilità provenienti dai diversi decenni del nostro secolo e/o da istituzioni sanitarie con dotazioni tecniche e scientifiche differenti.
c) Classificazione statistica delle malattie
Se la standardizzazione internazionale delle statistiche della mortalità data dal XIX secolo, quella della morbilità è stata fatta solo nel corso del XX. Dopo il fallimento di tutti gli sforzi per stabilire una classificazione strettamente logica delle malattie, cioè un incasellamento razionale delle entità morbose in funzione di un criterio unico e senza sovrapposizioni di classi, è stato necessario fissare con il consenso delle parti interessate una nomenclatura e una classificazione convenzionali, indispensabili per poter usare in tutte le istituzioni e nei diversi paesi modi comparabili di registrazione e di elaborazioni statistiche della morbilità.
L'Istituto Internazionale di Statistica aveva adottato, in occasione della Conferenza di Chicago del 1893, la prima Nomenclatura internazionale delle cause di decesso, cioè un catalogo dei termini da usare per designare, in un certificato di morte o in una tabella statistica, lo stato patologico considerato causa iniziale o immediata della morte. Essa era formata da tre liste parallele - una ridotta con 44 categorie, una media con 99 categorie e una particolareggiata con 161 categorie - ed era stata preparata da J. Bertillon sulla base della nomenclatura usata dal 1885 dai servizi statistici della città di Parigi. Numerosi paesi accettarono ufficialmente questa Nomenclatura internazionale (detta anche Classificazione Bertillon), soprattutto dopo la prima revisione in occasione della Conferenza internazionale di Parigi del 1900.
Si era deciso che la lista internazionale delle cause di morte dovesse essere riveduta ogni dieci anni, perché il rapido progresso del sapere medico cambiava la terminologia ed esigeva nuove definizioni nosologiche. Le revisioni decennali furono eseguite da conferenze internazionali specifiche nel 1909 e nel 1920, sotto la direzione di Bertillon, e poi, nel 1929 e nel 1938, grazie ai lavori di una Commissione mista dell'Istituto Internazionale di Statistica e dell'Organizzazione di Igiene della Società delle Nazioni. Ma nonostante tutte le revisioni la Nomenclatura internazionale continuava ad avere una importante limitazione e un difetto: enumerava soltanto le cause di decesso e dunque non poteva servire alla registrazione standardizzata e all'elaborazione statistica della morbilità al di fuori dell'esito mortale. Restava inoltre essenzialmente una ‛nomenclatura', cioè un catalogo esauriente dei termini usati, divisi per categorie, e non una classificazione nel senso vero e proprio, cioè un sistema coordinato di classi.
La Conferenza internazionale per la sesta revisione decennale, tenuta a Parigi nel 1948, segnò l'inizio di una nuova era in materia di statistica della morbilità, adottando una nomenclatura profondamente modificata e ampliata, chiamata Classificazione statistica internazionale delle malattie, dei traumi e delle cause di decesso. Oltre all'adozione di una lista particolareggiata, che permetteva la classificazione degli stati patologici conosciuti fino ad allora, e all'approvazione di regole internazionali per la scelta della causa iniziale di decesso, la Conferenza di Parigi preconizzò, sotto gli auspici dell'organizzazione Mondiale della Sanità, un vasto programma di collaborazione internazionale nel campo delle statistiche demografiche e sanitarie. Raccomandò anche la creazione di commissioni nazionali di statistica incaricate di coordinare gli studi della morbilità nei diversi paesi. Si previde di operare una revisione della Classificazione internazionale a metà di ogni decennio venturo, e così si fece effettivamente nel 1955, nel 1965 e nel 1975, in occasione di conferenze internazionali ad hoc convocate a Ginevra dall'Organizzazione Mondiale della Sanità. Attualmente è ancora in vigore la nona revisione (del 1975).
La Classficazione internazionale ha uno scopo eminentemente pratico e non pretende di rappresentare un sistema nosologico coerente: le categorie risultano da una serie di compromessi necessari fra le classificazioni fondate sull'eziologia, la localizzazione anatomica, la natura della lesione, le circostanze della comparsa, le manifestazioni cliniche, ecc., e anche fra le informazioni di varia qualità raccolte durante le osservazioni mediche. È stato anche necessario procedere ad adattamenti per soddisfare le varie esigenze dei servizi di statistica demografica, dei diversi tipi di ospedali, dei servizi di sanità militare, degli organismi di assicurazioni sociali, delle inchieste mediche e di numerose altre istituzioni e attività. I principi della Classificazione internazionale sono quindi necessariamente eterogenei, ma ci si è sforzati di favorire la classificazione delle malattie secondo l'eziologia e la localizzazione anatomica piuttosto che la classificazione in funzione delle manifestazioni cliniche.
Dal preambolo della Classificazione internazionale si evince che questa deve limitarsi a un numero ristretto di categorie capaci di contenere la totalità degli stati morbosi. Queste categorie devono essere scelte in modo da facilitare lo studio statistico dei fenomeni patologici e da poter servire per la compilazione degli indici dei dossiers ospedalieri. Quando si sono fatte le due ultime revisioni, sono state apportate trasformazioni in vista dell'uso in diversi sistemi di controllo delle cure. Una specifica entità morbosa ha un proprio titolo in questa classificazione soltanto quando la sua frequenza o la sua importanza patologica giustifichino la creazione di una categoria speciale. Molti titoli nella classificazione si riferiscono non a una vera e propria malattia in senso stretto, ma a gruppi di stati patologici apparentati. Qualunque stato morboso deve poter essere incasellato in un posto definito e appropriato in una delle categorie della classificazione internazionale. Alcuni titoli sono riservati ad affezioni ‛diverse', non altrimenti classificabili, ma è una scappatoia che si è cercato di ridurre al minimo inevitabile.
Nella Classificazione internazionale (nona revisione) il complesso delle malattie e dei traumi è diviso in 17 grandi gruppi (v. tab. I). Un elenco particolareggiato comporta circa 1.000 categorie ripartite in una struttura a tre livelli e codificate con un numero a tre cifre (‛Lista delle categorie a tre cifre'). Questo numero di circa mille malattie e tipi di traumi risulta dal livello dell'analisi concettuale e non dal numero reale degli stati morbosi considerati oggi come entità morbose (999 è il numero massimo che può essere espresso con tre cifre). Una quarta e a volte anche una quinta cifra facoltativa sono previste in certi casi particolari, per esempio per precisare la localizzazione anatomica delle turbe osteomuscolari o la forma istologica e il comportamento clinico delle neoplasie. Oltre alla lista particolareggiata e a una tavola analitica che precisa il contenuto di ogni categoria, la Classificazione internazionale nella nona revisione mise a punto una ‛Lista di base per elaborazioni statistiche', una ‛Lista di 50 cause di mortalità' e una ‛Lista di 50 cause di morbilità'. Queste liste sintetizzate sono utili in particolare per la preparazione e la comparazione delle tabelle di morbilità.
Le revisioni decennali successive a quella del 1948 non hanno più cambiato la struttura fondamentale della classificazione e la filosofia generale dell'inquadramento delle malattie. Però i rimaneggiamenti sono abbastanza importanti per meritare l'attenzione dello storico della morbilità del XX secolo. Così, per esempio, fra la settima (1955) e l'ottava revisione (1965) sono state sensibilmente ridotte le categorie per la tubercolosi, la malaria e le malattie veneree, mentre si è prestata maggiore attenzione all'analisi della morbilità dovuta alle affezioni virali del sistema nervoso, alle malattie cardiovascolari e alle turbe mentali; fra l'ottava (1965) e la nona revisione (1975), invece, si é perfezionata la classificazione delle malattie reumatiche e dei tumori. Questo riflette i mutamenti sia nella frequenza reale di certi stati patologici, sia nella percezione del loro ruolo e nelle conoscenze mediche.
In parecchi campi della medicina illustri specialisti hanno criticato la Classificazione internazionale e hanno sostenuto che certi capitoli non corrispondono più alle concezioni cliniche attuali. Alcuni ricercatori hanno messo a punto classificazioni parziali che sono anche state in parte adottate da associazioni di specialisti, ma i servizi di statistica sanitaria ne risultano intralciati. La necessità di un rimaneggiamento profondo della classificazione internazionale in vigore è oggi innegabile, ma i delegati alle conferenze per la revisione sono per la maggior parte quanto mai conservatori, soprattutto in considerazione dei problemi e delle spese che comporta qualunque mutamento un po' ampio, particolarmente per i paesi e per le istituzioni che usano i sistemi elettronici di informazione sanitaria.
d) La morbilità visibile e quella invisibile
La morbilità registrata, così come compare nelle statistiche, è solo una frazione della morbilità reale: la si può paragonare alla parte visibile di un iceberg.
Ogni malattia concreta è un processo esteso nel tempo, del quale solo alcune fasi sono ‛visibili socialmente' e interessano lo studioso di statistica. Lo ‛spettro di malattia' è stato definito come la sequenza di tutti gli avvenimenti patologici che si succedono in un organismo umano dall'esposizione all'agente patogeno fino alla morte (v. Lilienfeld e Lilienfeld, 1980). Questo spettro è formato di due parti: la prima è subclinica; la seconda inizia con il comparire dei sintomi, continua con l'aggravamento (è il momento in cui di solito si fa la diagnosi) e, nei casi gravi, termina con la morte. In ogni fase dello spettro di malattia può avvenire un capovolgimento in seguito al quale si può avere o il ritorno alla salute o l'insediamento di un'affezione cronica o di una infermità. Nel caso delle malattie infettive questo spettro viene anche chiamato ‛gradiente di infezione'. L'esistenza di fasi non visibili nel decorso delle malattie, e anche di vere e proprie ‛malattie inapparenti', è di grande importanza per la ricerca epidemiologica e per la spiegazione di alcune peculiarità nella comparsa e nella diffusione di certe malattie, soprattutto di quelle infettive e di quelle ereditarie, ma il loro censimento sfugge spesso alla registrazione statistica.
Se per il morbillo, per esempio, il numero dei casi senza manifestazioni cliniche viene stimato intorno al 10%, per gli orecchioni il numero dei casi inosservati è di circa un terzo e supera il 90% per la poliomielite virale. Dopo le prime descrizioni dell'istoplasmosi, nel 1906, questa micosi è stata considerata molto rara fino alla seconda guerra mondiale: l'uso sistematico dell'intradermoreazione specifica ne ha invece poi rivelato la forte prevalenza in certe zone degli Stati Uniti e una presenza sporadica ma non trascurabile in Africa e in Italia. Le forme eterozigoti di un buon numero di malattie ereditarie non si manifestano in modo da richiamare l'attenzione del clinico: così, per esempio, la frequenza della tara talassemica nell'ambito mediterraneo era molto sottovalutata prima che si facesse l'esame sistematico del sangue con test di laboratorio che ne rivelano la presenza anche in portatori privi di manifestazioni cliniche.
Esiste quindi una morbilità che è insieme ‛obiettiva' e senza sintomi clinici, la cui ampiezza supera quella della morbilità dovuta a malattie sentite come disturbo funzionale dalle persone colpite. La statistica generale della morbilità non la tiene in considerazione, ma essa può diventare oggetto di speciali inchieste epidemiologiche, realizzate attraverso il dépistage sistematico all'interno di una collettività, con l'aiuto di test immunologici, biochimici o citologici.
Quanto alla morbilità avvertita dal paziente, ‛soggettiva', neanche questa viene registrata nella sua totalità dalla maggior parte delle statistiche mediche. I sintomi troppo banali, come il raffreddore, la costipazione o il mal di testa, non richiedono di solito l'intervento del medico e spesso passano senza lasciare tracce nella documentazione accessibile allo statistico.
Una malattia può essere ‛invisibile' proprio a causa della sua alta frequenza fra una popolazione, che ne banalizza i sintomi. Tale era il caso, in certe zone del mondo, delle conseguenze della malnutrizione dei bambini, dell'ematuria dovuta alla bilharziosi o, prima che si disponesse dei test sierologici, della sifilide endemica.
A. E. Imhof e Ø. Larsen (v., 1976) hanno visualizzato, per mezzo dei diagrammi di Venn, l'incastro dei diversi gradi della visibilità sociale delle malattie manifeste. Questa ‛cipolla della morbilità' mostra la diminuzione del numero reale di malati quando si passa dalla semplice indisposizione alla consultazione medica, all'ospedalizzazione e infine alla morte. Nella valutazione dei dati in cifre della morbilità bisogna considerare quale strato di questa ‛cipolla' viene preso in esame. Come regola generale sono registrati con approssimazione soddisfacente soltanto i due strati interni.
Una malattia cronica, che indebolisce senza uccidere, può rappresentare un problema medico e sociale più importante di una malattia acuta, di breve durata e quasi sempre fatale, ma la statistica della morbilità darà più peso a quest'ultima, più ‛visibile' attraverso la documentazione di base.
e) La patocenosi
Due malattie possono essere, per quanto riguarda la loro frequenza in una data popolazione, in relazione di simbiosi, di antagonismo o di indifferenza. La simbiosi è molto comune. Diamo questo nome a ogni correlazione positiva tra le frequenze di due o più malattie all'interno di una collettività. Una forma particolare di simbiosi è la sintropia, cioè l'associazione o la comparsa successiva di malattie diverse nello stesso individuo. La sintropia può essere dovuta al sinergismo genetico, alla variabilità dei processi patologici provocati o facilitati da un fattore causale (per esempio la pluralità delle lesioni organiche dovute all'alcolismo) o a un legame eziologico complesso (un esempio impressionante è la correlazione statistica fra l'angina streptococcica, la febbre reumatica e l'endocardite: si tratta di un'autentica concatenazione causale, dimostrata dalla caduta spettacolare della frequenza del reumatismo acuto degli adolescenti e dell'endocardite in seguito all'introduzione degli antibiotici nella cura dell'angina). La simbiosi in senso ampio è generalmente dovuta al fatto che le stesse condizioni ambientali provocano o facilitano due o più malattie diverse (per esempio le malattie dette da usura o da stress, che crescono parallelamente nelle società a tecnologia sviluppata, soprattutto negli Stati Uniti e nell'Europa occidentale, durante il nostro secolo) o può essere dovuta a un gioco complesso di fattori che agiscono contemporaneamente a livello sociale e a livello individuale (per esempio la correlazione fra le frequenze delle malattie dovute alla malnutrizione e di certe malattie infettive).
L'antagonismo fra due malattie può risultare da un conflitto fra le caratteristiche genetiche di una popolazione, che predispongono a certe malattie, e il germe di una malattia infettiva o, più spesso, può presentarsi come effetto finale di un complicato concatenamento di cause diverse. Le malattie infettive dovute alla mancanza di pulizia e all'inquinamento dell'acqua (tifo, dissenteria, ecc.) sono antagoniste delle malattie dette da degenerazione o da usura (arteriosclerosi, artrosi, cancro, ecc.) anche solo per il semplice fatto che uccidono gli individui prima che costoro possano correre i rischi prodotti dalla senescenza. Due germi patogeni possono entrare in competizione fra loro sia direttamente (ne è un esempio l'aumento di certe micosi dopo la lotta vittoriosa contro alcune infezioni batteriche), sia attraverso il gioco dell'immunità incrociata (antagonismo fra la tubercolosi e la lebbra). Nel caso di antagonismo a livello individuale fra un fattore genetico e un germe patogeno (per esempio la resistenza all'infestazione malarica delle persone colpite da anemia drepanocitica), il meccanismo della selezione naturale può produrre paradossalmente una simbiosi di questi stati patologici a livello collettivo.
Di fatto non vi è relazione sinergica o antagonistica fra due malattie prese isolatamente, ma si tratta solo di un aspetto parziale dell'interdipendenza di tutte le malattie presenti in una popolazione. Questa complessità di dipendenze reciproche può essere studiata prendendo in esame la distribuzione degli stati patologici e analizzandone la frequenza in una determinata collettività e in un arco di tempo relativamente breve. L'analisi matematica della distribuzione di tutti i tassi di morbilità registrati in una popolazione svela certe regolarità. Per coglierle meglio abbiamo definito nel 1969 il concetto di ‛patocenosi'. Indichiamo con questo termine il complesso degli stati patologici presenti in una data popolazione in un certo momento. Due ipotesi costituiscono la parte essenziale della nostra proposta: 1) la frequenza di ogni malattia e la sua distribuzione globale dipendono, oltre che da diversi fattori endogeni ed ecologici, dalla frequenza di tutte le altre malattie all'interno della stessa popolazione; 2) la distribuzione globale della morbilità tende a uno stato di equilibrio che può essere descritto per mezzo di espressioni matematiche relativamente semplici.
Il termine ‛patocenosi' è stato coniato sul modello del termine ‛biocenosi'. Si tratta di un'analogia profonda. Infatti lo studio della distribuzione delle malattie per frequenza pone un problema che corrisponde a quello della distribuzione delle specie animali e vegetali in funzione degli individui che vivono in una biocenosi. Ricerche moderne mostrano che la distribuzione delle specie viventi in ragione della loro importanza quantitativa corrisponde alla serie logaritmica normale, cioè alla serie che esprime la probabilità della distribuzione delle variazioni le cui classi formano una progressione geometrica (come la curva di Gauss esprime la probabilità della distribuzione delle variazioni in progressione aritmetica). Pare quindi che la patocenosi nel suo stato di equilibrio (che non è veramente sensibile se non in una popolazione relativamente chiusa e in una situazione ecologica stabile) presenti una struttura matematica regolare corrispondente all'interferenza delle distribuzioni lineare, gaussiana e logaritmica normale. La prevalenza di quest'ultima è tale da determinare l'andamento generale (v. Herdan, 1957).
L'analisi quantitativa della patocenosi incontra quattro ostacoli particolarmente gravi: l'ambiguità di qualunque definizione della ‛specie' morbosa; l'influenza della codificazione linguistica sulla scelta e sulla formulazione diagnostica; le difficoltà pratiche di una diagnosi corretta; l'impossibilità di un censimento completo dei malati.
È ovvio che la statistica classifica le diagnosi e non le malattie. La nomenclatura delle malattie costituisce una specie di linguaggio il cui uso non è privo di caratteristiche proprie di ciascuna istituzione medica e di ogni medico. La frequenza statistica delle malattie riflette in certa misura anche lo ‛stile' particolare delle scuole mediche, degli istituti sanitari e dei gruppi sociali in un determinato momento storico. Ci sono diagnosi ‛alla moda'. Anche i metodi di esame, e soprattutto l'uso preferenziale di certe apparecchiature e prove di laboratorio, influenzano la frequenza delle diagnosi e possono deformare l'immagine statistica della realtà.
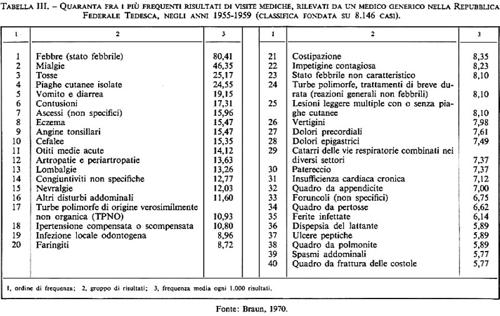
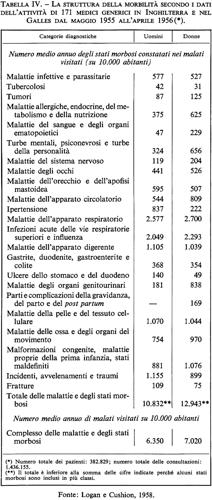
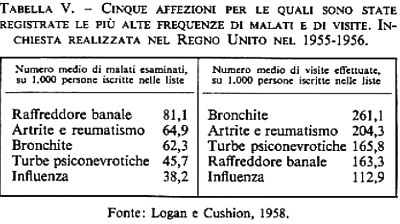
Passando al setaccio le pubblicazioni mediche del XX secolo, vi si trovano descritte e distinte più di 20.000 malattie, sindromi, forme di traumi e infermità. La Classificazione internazionale le raggruppa sotto un massimo di 1.000 voci, ma nella pratica corrente di un grande ospedale, con tutti i reparti specializzati, si usano generalmente da 700 a 800 diagnosi diverse e un buon medico generico dispone di solito di circa 300 diagnosi. Un piccolo numero di queste diagnosi viene usato spessissimo, mentre la maggior parte non viene usata se non eccezionalmente.
È una proprietà tipica della patocenosi l'esistenza di un piccolo numero di malattie molto frequenti e di un gran numero di malattie molto rare. In un periodo dato della propria storia ogni popolazione soffre soltanto di un numero minimo di malattie molto comuni. Uno dei compiti dello storico della morbilità è mettere in evidenza queste malattie dominanti e mostrare come esse vengano sostituite da altre malattie nel corso delle rotture degli equilibri patocenotici.
È importante studiare l'evoluzione della morbilità, cioè il mutamento diacronico della frequenza degli stati patologici. Affrontando la patocenosi sotto l'aspetto dinamico, si può postulare l'esistenza di fasi storiche di equilibrio e di rottura.
Il XX secolo è senza dubbio il periodo della più profonda rottura patocenotica di tutta la storia dell'umanità. Prendiamo come esempio gli abitanti della Grecia, le cui malattie sono conosciute dal tempo di Ippocrate: il loro modo di vita e la loro patocenosi sono mutati più profondamente durante l'ultimo mezzo secolo che durante i tremila anni precedenti. Nell'Europa occidentale la morbilità subisce ora stravolgimenti dovuti soprattutto al rimescolamento delle popolazioni, alla prevenzione e alla cura efficace di certe malattie, al rapido mutamento della piramide delle età e all'apparizione di fattori patogeni nuovi, legati allo sviluppo tecnologico e alle modificazioni sociali.
2. La morbilità nel quadro mondiale
a) Geografia medica
La morbilità non è distribuita uniformemente sul globo terrestre. Le differenze riguardano tanto la frequenza quanto la natura delle malattie nelle diverse regioni del mondo e sono così rilevanti da giustificare l'esistenza di una scienza particolare: la ‛patologia geografica', branca della ‛geografia medica'. Questa scienza studia la distribuzione mondiale delle malattie e le caratteristiche regionali dei processi patologici e intende scoprire le cause e le condizioni fisiche, biologiche e sociali ditali variazioni nosologiche.
I fattori geografici che presiedono allo stato di salute degli esseri umani sono prima di tutto i fattori fisici: il clima, il rilievo e le caratteristiche del suolo, le condizioni idrologiche, ecc. La loro influenza sulla morbilità è diretta e indiretta. Fra gli esempi evidenti di azione diretta citiamo gli stati patologici provocati dal freddo rigido e dall'insolazione limitata nelle regioni polari, dalla mancanza d'acqua nei deserti, dall'eccessiva umidità dell'aria che impedisce la traspirazione nei paesi tropicali o dall'abbassamento della pressione parziale dell'ossigeno alle grandi altezze. Bisogna sottolineare che i fattori fisici agiscono sulla salute umana anche nelle zone temperate, pur se gli effetti non sono sempre cosi evidenti. Le affezioni reumatiche e le meteoropatie offrono anche per le zone temperate esempi di malattie in relazione diretta con il clima. Il gozzo endemico è frequente in certe regioni montane, per esempio delle Alpi e del Giura, per deficienza di iodio. La frequenza della carie dentaria non dipende soltanto dall'alimentazione e dall'igiene dentaria, ma anche dal tasso di fluoro nelle acque potabili di una regione.
Ancora più decisiva è l'importanza dell'effetto indiretto dei fattori fisici con l'intermediazione dei fattori biologici: la flora, la fauna e i microbi. Alcune malattie sono confinate nelle zone torride perché le condizioni geografiche di queste favoriscono l'annidamento e lo sviluppo di certi parassiti patogeni e dei loro vettori viventi. Per esempio, la febbre gialla e la malattia del sonno (tripanosomiasi africana) sono limitate ai territori in cui possono vivere le specie di Insetti che le trasmettono. La bilharziosi è diffusa in Egitto perché le caratteristiche idrologiche di quel paese sono particolarmente propizie al ciclo vitale dei parassiti del genere Schistosoma. Anche la diffusione della malaria, sia sul piano mondiale che all'interno di ogni territorio nazionale, dipende soprattutto dalle condizioni fisiche favorevoli alla vita delle zanzare trasmettitrici. Le denominazioni di origine popolare (‛malaria', ‛febbre palustre', ‛paludismo') dimostrano già chiaramente che si era riconosciuta la correlazione tra la frequenza di questa malattia e le condizioni ambientali ben prima che se ne scoprissero il germe patogeno e le vie di trasmissione.
La distribuzione geografica delle malattie è legata alla flora e alla fauna in quanto fonti di alimentazione; ancora ai giorni nostri essa risente del fatto che lo sviluppo delle grandi civiltà è stato subordinato a tre agricolture diverse: del grano, del riso e del mais. Il nutrimento determina la comparsa regionale delle avitaminosi, delle carenze proteiche e, in modo più complesso, dell'aterosclerosi. Tuttavia l'alimentazione è ancora più condizionata da fattori sociali. Se, per esempio, il beriberi asiatico, il kwashiorkor africano e la pellagra in Italia settentrionale avevano un indispensabile supporto geografico, la loro evoluzione dimostra chiaramente il ruolo non meno decisivo della causa sociale.
I fattori sociali si innestano sui fattori geografici primari e li dominano sempre di più. L'essere umano può ora con sempre maggiore efficacia modificare le condizioni fisiche della propria nicchia ecologica, ma sfortunatamente non lo fa sempre in senso favorevole alla propria salute. Il potere economico, il grado di industrializzazione, le abitudini di vita, i costumi e le credenze, il grado di istruzione, l'organizzazione dell'amministrazione e i rapporti fra le classi sociali determinano oggi in modo preponderante la morbilità di un paese.
Non abbiamo più una patologia dei paesi caldi contrapposta a una patologia delle regioni temperate e fredde, o una medicina orientale contrapposta a una medicina occidentale, ma piuttosto una ‛patologia della miseria' che si contrappone a una ‛patologia dell'opulenza'.
Le malattie della miseria derivano dalle carenze alimentari e dalla mancanza di igiene, dalla fatica e dall'esaurimento, dall'ignoranza e dalla scarsità di sussidi terapeutici. Tutti questi fattori si potenziano mutuamente in un circolo vizioso implacabile. Così, per esempio, le carenze alimentari indeboliscono le difese immunitarie, il che aggrava le conseguenze delle infezioni, la cui frequenza è molto alta per mancanza di igiene e per ignoranza. L'alimentazione durante la gravidanza influisce sullo sviluppo cerebrale del feto; l'alimentazione nei primi anni di vita condiziona il futuro stato mentale.
Le malattie da sovrabbondanza colpiscono sia i privilegiati delle società sottosviluppate che strati sempre più ampi delle società industrializzate. L'alimentazione diventa sovrabbondante proprio di quello che manca ai poveri: proteine, lipidi, zucchero raffinato. Le conseguenze sono l'obesità, la degenerazione ateromatosa delle arterie, l'ipertensione arteriosa, il diabete, la carie dentaria, ecc. Nel mondo moderno la sovrabbondanza incide anche sugli stimoli sensoriali e sull'aria che si respira, il che provoca mutamenti nella frequenza di malattie quali, per esempio, le nevrosi, l'ulcera gastrica e certe forme di cancro.
L'analisi dell'attuale ripartizione della morbilità nel mondo prova che la miseria è il destino quotidiano della maggioranza delle popolazioni. Regna in Africa, in America Latina e in vaste parti del continente asiatico, ma non è ancora stata completamente sconfitta neanche in Europa e nel Nordamerica.
Più basso è il livello socioculturale, maggiore è l'ineluttabilità della malattia (v. Bugard, 1964). E, inversamente, nei paesi ricchi di alto livello socioculturale l'essere umano è sempre più libero di scegliersi la propria malattia e le popolazioni sempre più libere di scegliersi la propria morbilità.
b) Le principali malattie infettive nel mondo
Un rapporto ufficiale dell'Organizzazione Mondiale della Sanità offre una visione panoramica della situazione sanitaria di tutto il mondo negli anni 1973-1977. Ne abbiamo ricavato alcune informazioni sulle malattie infettive che minacciano più gravemente la salute degli abitanti dei paesi in via di sviluppo.
La malaria, sradicata dopo la seconda guerra mondiale da numerosi paesi, rappresenta di nuovo un flagello fra i più gravi. Fra il 1972 e il 1976 il numero di malati nel mondo era raddoppiato, fino a raggiungere gli 8 milioni, con 6 milioni e mezzo nella sola India. Dal 1978 il numero totale dei malati torna a diminuire, ma la condizione epidemiologica non è buona; una lotta efficiente contro questa malattia è diventata troppo costosa per la maggior parte dei 70 paesi in cui infuria ancora e inoltre alcuni vettori sono diventati resistenti agli insetticidi usati. Nella sola Africa tropicale la malaria uccide ancora ogni anno circa un milione di bambini sotto i 14 anni. Gli effetti devastanti sulla popolazione dell'India sono tremendi e possono essere paragonati all'impatto della malaria sulle popolazioni mediterranee alla fine dell'età antica.
Il colera, che ha segnato la storia europea del secolo scorso, è oggi endemico in India, ma viene efficacemente combattuto ed è in regresso: nel 1977 si contavano solo 59.000 malati. Nel XX secolo un'epidemia ha infuriato in Egitto (nel 1948) creando gravi problemi sanitari a causa del traffico marittimo attraverso il canale di Suez.
La peste è stata oggi eliminata come malattia umana, ma permane il rischio di un'ondata epidemica che muova dai serbatoi di batteri in alcuni roditori selvatici. Durante il primo quarto di questo secolo la peste ha fatto stragi in Asia, in Africa e perfino nell'America meridionale. È penetrata in California e oggi si espande tra la fauna selvatica americana con alcuni casi sporadici di infezione umana.
Il più grande ‛assassino' di tutti i tempi, il vaiolo, sembra oggi definitivamente sconfitto: l'Organizzazione Mondiale della Sanità ne ha proclamato lo sradicamento nel 1980.
La bilharziosi, una malattia parassitaria debilitante, ha colpito nel 1977 più di 200 milioni di persone in 71 paesi dell'Africa, dell'Asia e dell'America Latina.
Le filariosi colpiscono circa 250 milioni di individui, soprattutto in Africa e nell'Asia sudorientale e sono una delle principali cause di cecità. Il tracoma è un'altra malattia dei paesi poveri che produce spesso la cecità.
La lebbra è sparita da molto tempo dal continente europeo (con l'eccezione di qualche focolaio insignificante), ma è sempre un terribile flagello su scala mondiale. Nel 1977 c'erano 12 milioni di lebbrosi e il loro numero non diminuisce, anche se ormai si è in grado di guarire la lebbra con medicamenti moderni. Il trattamento di questi malati costituisce un grave problema socioeconomico.
È difficile valutare i danni delle salmonellosi, delle shighellosi e di tutte le altre infezioni gastrointestinali, ma nei paesi poveri esse rappresentano senza dubbio la causa principale di morte.
La tubercolosi non è più la grande sterminatrice di giovani nei paesi europei, ma infuria ancora duramente nei paesi in via di sviluppo, soprattutto nel Sud-Est asiatico e in Oceania. Si calcola che circa 3 milioni e mezzo di persone siano contagiate ogni anno da questa malattia e che ne muoiano più di 500.000.
L'influenza è un'infezione virale che persiste dappertutto nel mondo in modo sporadico e che di tanto in tanto ricompare sotto forma di ondate epidemiche ad alto livello di contagio. Nel 1918-1919 la pandemia mondiale dell'influenza detta ‛spagnola' uccise circa 20 milioni di persone. Parecchie epidemie meno letali si sono poi succedute, soprattutto nel 1957 (‛influenza asiatica') e nel 1968 ('influenza di Hong Kong').
La polmonite da pneumococco è rimasta una malattia frequente soprattutto nei paesi poveri, ma ne stanno prendendo il posto le polmoniti virali.
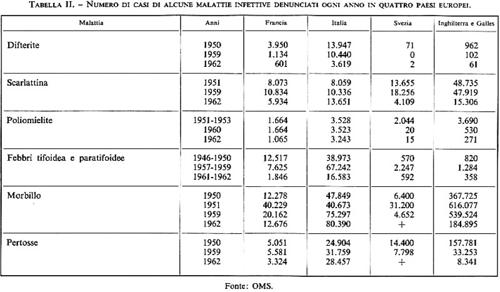
Le malattie contagiose più letali per i bambini sotto i 5 anni sono il morbillo, la pertosse, l'infezione tetanica e la difterite, mentre la scarlattina ha perduto la gravità che aveva nel XIX secolo.
Le malattie da contagio sessuale, in spettacolare diminuzione dopo la metà del nostro secolo, stanno ritornando in forze. Se la sifilide e la gonorrea non riescono a recuperare la regressione dovuta all'uso degli antibiotici, altre malattie di questo tipo hanno preso il loro posto sia nelle fantasie che nella realtà: herpes genitale, AIDS (sindrome da immunodeficienza acquisita), epatite B, clamidiasi (malattia di Nicolas-Favre).
3. La mortalità come indicatore della morbilità
a) L'evoluzione della speranza di vita come segno della transizione epidemiologica
Dall'inizio del XIX secolo la mortalità generale diminuisce quasi costantemente in molti paesi, con un calo che è diventato spettacolare nel XX secolo, soprattutto nelle società industrializzate. Nell'Europa occidentale durante i primi tre quarti di questo secolo si è passati da tassi bruti di mortalità di circa 18-20 a tassi che si collocano generalmente fra 9 e 11.
Dato che la mortalità non è ripartita uniformemente per gruppi di età, i tassi bruti dipendono non solo dalle condizioni sanitarie di una collettività, ma anche dalla sua composizione per età. La mortalità sarà ovviamente più elevata in una casa-ricovero per vecchi che in una prigione, senza che se ne possa dedurre che le condizioni di vita della prima istituzione siano necessariamente peggiori di quelle della seconda. Per studiare l'evoluzione della mortalità in un dato paese e le situazioni dei diversi paesi non bisogna paragonare i tassi bruti di mortalità, ma le speranze di vita che si ricavano dalle tabelle di sopravvivenza, soprattutto dalle tabelle di mortalità cosiddette ‛del momento'.
In quasi tutti i paesi del mondo la speranza di vita alla nascita (quella che si definisce anche ‛durata media della vita') si è notevolmente accresciuta nel corso del XX secolo. Questo aumento è particolarmente sensibile nell'Europa settentrionale e occidentale, negli Stati Uniti e in Giappone.
A titolo d'esempio prendiamo la situazione in Francia: la speranza di vita alla nascita era di circa 34 anni all'inizio del XIX secolo, saliva fino a 40 anni verso la metà del secolo e infine superava i 45 anni alla fine del secolo. Dagli accurati calcoli di J. Vallin (v. , 1 973) risulta che essa è passata, per l'insieme dei due sessi e durante il periodo che va dal 1899 al 1959, da 45,4 a 70,1 anni; poi, con un certo rallentamento fra il 1959 e il 1969, a 71,2 anni. La progressione non è uguale per i due sessi, ma è nettamente più forte per le donne, la cui speranza di vita passa da 47,1 anni nel 1899 a 73,3 nel 1959 e a 75,1 nel 1969, mentre gli uomini progrediscono da 43,7 anni nel 1899 a 66,9 nel 1959 e a 67,4 nel 1969. Nel 1976 questa speranza era di 77,2 per le donne e di 69,1 per gli uomini.
Le stesse tendenze si manifestano nelle tabelle di sopravvivenza di parecchi altri paesi (Germania, Inghilterra, Italia, Svezia, Stati Uniti, Giappone, ecc.).
In Italia, per esempio, la speranza di vita alla nascita è passata, secondo i calcoli di S. Somogyi (v., 1958), da 42,8 anni per entrambi i sessi (donne 43; uomini 42,6) nel 1899-1902 a 50 anni (donne 50,7; uomini 49,2) nel 1921-1922 e a 65,3 anni (donne 66,5; uomini 63,5) nel 1950-1953. Verso il 1960 supera i 70 anni (donne 72,3; uomini 67,2) per raggiungere nel 1974-1977 i 75,9 anni per le donne e 69,7 per gli uomini (dati ISTAT 1983).
Facciamo notare che in Svezia questa speranza di vita è arrivata, nel 1981, a cifre in altri tempi inimmaginabili: 82,1 anni per le donne e 76,1 per gli uomini.
Guardando da vicino, cioè di anno in anno, l'evoluzione della speranza di vita alla nascita si notano, sia in Francia che nella maggior parte dei paesi europei, due importanti perturbazioni: le retrocessioni negli anni 1914-1918 e 1939-1945. Si tratta degli effetti delle due guerre mondiali, ai quali si aggiungono, per il primo periodo, anche quelli della terribile pandemia di influenza.
Negli Stati Uniti l'evoluzione della durata media della vita è stata assai poco sconvolta dalle due guerre mondiali, ma l'epidemia di influenza spagnola ha provocato nel 1918 una forte e breve caduta.
Le ‛crisi di mortalità' dipendono dagli interventi brutali di quelle ‛assassine' apocalittiche che il demografo A. Sauvy chiama elegantemente ‟le tre Parche della supermortalità": la fame, la pestilenza e la guerra. I paesi industrializzati hanno sconfitto la prima, temono poco la seconda, ma vivono sotto la minaccia continua della terza.
Quanto alle due catastrofi demografiche che hanno segnato il nostro secolo, bisogna riconoscere che non hanno ritardato la crescita della speranza di vita, anzi si è perfino prodotta un'accelerazione netta all'indomani della seconda guerra mondiale.
L'abbassamento del tasso di mortalità e l'aumento della speranza di vita che ne deriva sono indici demografici di una trasformazione profonda della patocenosi. Nelle popolazioni in cui la speranza di vita è fortemente aumentata non ci sono praticamente più malattie come il vaiolo, la difterite, le infezioni gastrointestinali mortali, lo scorbuto o il rachitismo; questa eliminazione, però, nella misura stessa in cui prolunga la vita, comporta l'aumento della frequenza delle malattie favorite dall'invecchiamento.
L'abbassamento del tasso di mortalità e la crescita della speranza di vita si realizzano in modo molto ineguale secondo le diverse età: i bambini e i giovani se ne giovano molto di più di chi è già vecchio.
Per chiarire questo fatto demografico, di validità universale, osserviamo un momento di nuovo le tabelle di sopravvivenza della popolazione francese. L'evoluzione della speranza di vita può essere messa in evidenza paragonando, per esempio, alcune serie di sopravvissuti per ogni età in generazioni diverse. Per fare il paragone si sono scelte generazioni fittizie negli anni 1899,1930 e 1969 (si tratta di generazioni che dovrebbero subire il tasso di mortalità dell'anno citato durante tutta la loro vita). Il divario fra le tre curve fa apparire un ampio campo di progresso.
Questo progresso è determinato in gran parte dalla forte diminuzione della mortalità infantile. Il mutamento della mortalità nelle altre età non amplifica se non leggermente lo scarto, ma bisogna notare che tutte le età beneficiano di questo guadagno in speranza di vita, e che, fatta astrazione dalla riduzione che riguarda la mortalità infantile, questo progresso è più sensibile dopo il 1930 che prima. Questo fatto risalta ancora meglio dalla rappresentazione grafica dei quozienti di mortalità divisi per età (parametri che misurano il rischio di morte a ciascuna età) per i tre anni considerati dalle tabelle francesi della sopravvivenza. Il rischio di morte è diminuito per ogni età della vita, ma molto di più per le fasce di età al di sotto dei 50 anni che per i vecchi. Si nota tuttavia una zona di resistenza all'abbassamento della mortalità situata fra i 15 e i 25 anni e più pronunciata per gli uomini che per le donne.
La maggior parte delle popolazioni umane del XX secolo subisce una trasformazione tipica detta ‛transizione epidemiologica', che consiste nella diminuzione spettacolare della mortalità seguita, con notevole ritardo, da una diminuzione della natalità.
La transizione epidemiologica comporta tre fasi (v. Omran, 1977): in principio dominano ancora le crisi di sostentamento e le malattie epidemiche ad alto grado di letalità; la mortalità generale varia parecchio da un anno all'altro, ma resta sempre molto alta; la speranza di vita alla nascita si colloca fra i 25 e i 40 anni; la natalità è stabile ed elevata.
Nella fase intermedia le malattie ad andamento infettivo vengono progressivamente eliminate, l'alimentazione migliora e le difese immunitarie contro le malattie contagiose sono rinforzate; la mortalità si abbassa regolarmente; la speranza di vita alla nascita sale fino a circa 50 anni; la natalità incomincia a calare, ma lentamente e con ritardo rispetto al calo della mortalità; la popolazione aumenta in modo esplosivo.
La fase finale è caratterizzata dal predominio delle cosiddette malattie degenerative (morbilità detta ‛endogena') e degli stati patologici provocati dai progressi tecnologici (man-made diseases, cioè incidenti stradali, danni prodotti dall'inquinamento, certe malattie professionali, ecc.); la mortalità generale standardizzata si stabilizza su un livello piuttosto basso; la speranza di vita alla nascita supera i 70 anni; la natalità è bassa e fluttuante.
L'avvio e il ritmo della transizione epidemiologica differiscono da un paese all'altro. Nell'Europa occidentale essa è cominciata con la rivoluzione industriale del XVIII secolo e della prima metà del XIX, ha attraversato la fase intermedia durante la seconda metà del XIX secolo e la prima del XX, e oggi è giunta alla fase finale.
La crescita della speranza di vita nell'Europa occidentale e settentrionale, negli Stati Uniti, in Giappone, in Australia e nella Nuova Zelanda è rallentata; vi sono ristagni e perfino regressi. Ci si avvicina a una soglia che, probabilmente, non si potrà sorpassare se non agendo, in modo ancora sconosciuto, sui fattori ‛endogeni' della morbilità.
b) Dalla ipermortalità infantile all'ecatombe dei vecchi
Un aspetto particolarmente interessante della transizione epidemiologica deve fermare ancora la nostra attenzione: il capovolgimento nella ripartizione delle morti secondo le età. Ce ne possiamo rendere conto paragonando la situazione dell'anno 1900 con quella dell'anno 1975 nella città di Berlino. Nel 1900 quasi la metà delle sepolture (44%) riguardava i bambini da 0 a 5 anni (senza contare i nati morti), mentre solo il 12% dei morti berlinesi avevano 70 anni o più. Nel 1975 i decessi di questi vecchi rappresentano la grande maggioranza (68%), mentre sono diventati rari quelli dei bambini nella prima infanzia (appena l'1% del numero totale di morti). Il rapporto fra la mortalità infantile e quella dei vecchi si è dunque rovesciato. Dappertutto nelle società industrializzate questo fenomeno si impone e diventa uno degli elementi più significativi del cambiamento di mentalità e di modi di vita.
L'atteggiamento di fronte alla morte e alle malattie gravi è necessariamente cambiato. Gli adulti di un tempo avevano coscienza del loro stato di fortunati superstiti e vivevano quotidianamente la scomparsa dei loro vicini. Gli adulti di oggi sanno che la morte li aspetta, ma ritardata e con una scadenza meno aleatoria di una volta. L'incertezza della vita non è più vissuta con la stessa intensità; si sente il diritto morale alla ‛propria' parte della media dei 70 anni. La popolazione attiva abbassa lo sguardo davanti alle malattie gravi e relega la morte in un universo medicalizzato lontano dalla vita di tutti i giorni. L'ipermortalità infantile di un tempo sembrava nell'ordine naturale delle cose e non preoccupava troppo gli uomini nel pieno dell'età. Allo stesso modo oggi è vissuta come ‛normale' la morte in vecchiaia e non commuove più che tanto la parte attiva di una popolazione. È soprattutto la mortalità fra l'uscita dall'infanzia e l'età della pensione che non viene accettata con rassegnazione come un fatto biologico naturale. Nella fase intermedia della transizione epidemiologica lo spostamento del peso della mortalità verso gli anni della maturità ha provocato reazioni violente e uno sforzo sanitario senza precedenti. Lo scandalo era la morte per tubercolosi di un giovane. Oggi il cancro di un adulto colpisce il senso comune e fa nascere, in chi circonda il malato, un senso di rabbia impotente e di ingiustizia morale.
Il rovesciamento della ripartizione delle morti secondo le età è evidentemente legato alla trasformazione delle malattie che provocano più spesso la morte.
È relativamente facile spiegare la caduta della mortalità infantile in senso stretto (cioè nel corso del primo anno di vita) nei paesi industrializzati durante l'ultimo quarto del XIX secolo e il principio del XX, cioè al momento dell'applicazione trionfale delle conoscenze microbiologiche ed epidemiologiche appena acquisite, ma bisogna sottolineare che la diminuzione continua durante la seconda metà del XX secolo. Malgrado l'innegabile influenza delle vaccinazioni e degli antibiotici, essa non può più essere attribuita interamente al controllo delle malattie contagiose.
Qualunque sia stato il livello di partenza, le curve della mortalità infantile oggi si chiudono intorno al 10%. Alcuni paesi, come il Giappone e gli Stati scandinavi, sono oggi scesi sotto il tasso di otto morti per mille nati vivi. In questa zona si attesta la mortalità detta endogena, cioè le morti in seguito a un parto particolarmente difficile, alla prematurità e a gravi malformazioni. Si potranno senza dubbio ottenere ancora risultati notevoli con il miglioramento delle cure prenatali, con la rianimazione dei prematuri e con l'analisi intrauterina delle aberrazioni cromosomiche e dei disturbi dello sviluppo, ma se ne otterrà un vantaggio assai limitato rispetto alla mortalità generale.
Qualche volta si lascia intendere che la riduzione della mortalità infantile ha per contropartita la scomparsa della selezione naturale, con conseguenze negative sulla mortalità futura. È forse possibile, ma ben lungi dall'essere dimostrato.
Per quanto concerne gli adulti e i vecchi, la trasformazione delle cause di morte è un avvenimento complesso e, nei particolari, piuttosto diverso da un paese all'altro. Abbiamo scelto la città di Berlino per esemplificare il rovesciamento della ripartizione delle morti, perché i movimenti demografici della popolazione tedesca sono stati studiati con particolare attenzione in una serie di ricerche di A. E. Imhof, ricerche che uniscono l'analisi statistica all'interpretazione medico-sociale e fanno risaltare bene i legami tra la struttura della mortalità e la patocenosi.
Per comprendere le implicazioni del diagramma che illustra la ripartizione delle morti secondo l'età nella popolazione berlinese, bisogna metterlo in relazione con il diagramma di Imhof che mostra la ripartizione delle principali cause di morte secondo l'età in Germania, più o meno nella stessa epoca. Per i giovani le cause di gran lunga più frequenti sono gli incidenti e i suicidi. L'importanza relativa di queste morti violente diminuisce fortemente fino intorno ai 65 anni per risalire lievemente dopo questa età. A partire dai 35 anni le due categorie predominanti della morbilità sterminatrice sono il cancro e le malattie cardiovascolari. L'importanza relativa dei cancri supera quella delle malattie cardiovascolari, ma questo solo fin verso i 50 anni; poi il rapporto si rovescia e, al di là di questa età, le malattie cardiache e vascolari diventano la causa di gran lunga più frequente delle morti.
c) Incidenza delle principali categorie di malattie sulla speranza di vita
Diversi metodi permettono di valutare l'impatto delle varie malattie o gruppi di malattie sulla longevità media.
Il metodo più diretto è lo studio comparato delle mortalità parziali. È così che abbiamo fatto usando l'esempio della popolazione tedesca nel 1974, e ci ritorneremo analizzando l'evoluzione della frequenza delle principali cause di morte. Si può concludere già che, grosso modo, la metà degli europei è oggi vittima delle affezioni dell'apparato circolatorio (con una preponderanza delle cardiopatie sugli incidenti vascolari cerebrali) e un quinto soccombe ai tumori.
Un metodo statistico più raffinato può darci apprezzamenti particolarmente suggestivi: si tratta del calcolo dell'aumento della speranza di vita consecutivo all'elimina zione ipotetica di certe cause di morte.
Le analisi retrospettive provano che, al momento del passaggio dalla prima alla seconda fase della transizione epidemiologica, l'aumento della speranza di vita è derivato soprattutto dalla diminuzione delle malattie contagiose acute e dall'attenuazione degli effetti nefasti della malnutrizione. I principali fattori del progresso sono stati la produzione sicura degli alimenti, la pulizia del corpo e il miglioramento dell'habitat, la vaccinazione jenneriana e il controllo sanitario dell'acqua. Durante la seconda fase di questa transizione i successi più vistosi sono stati ottenuti con la lotta contro le malattie contagiose croniche, soprattutto la tubercolosi, la malaria e la sifilide, e contro alcune malattie contagiose acute, come la polmonite, la difterite e le sindromi tossinfettive del tubo digerente. Essi si devono soprattutto al miglioramento generale delle condizioni di vita (che fa diminuire i rischi di infezione e aumentare le resistenze immunitarie), alle misure di prevenzione epidemiologica, alle vaccinazioni sistematiche, agli antibiotici, all'alimentazione infantile più equilibrata e, in grado minore ma non trascurabile, a interventi chirurgici più efficaci.
La diminuzione della mortalità dovuta alla tubercolosi ha avuto, durante questa seconda fase, più effetto di qualunque altro fatto epidemiologico sul prolungamento della vita in Europa.
Contro quali categorie di malattie bisognerebbe lottare prioritariamente durante la fase finale della transizione epidemiologica, se lo scopo che ci si propone è quello di prolungare al massimo la speranza di vita? E quali risultati si possono sperare nel migliore dei casi? Contrariamente a un'opinione ampiamente diffusa, la soppressione di una malattia, anche se scelta fra quelle che oggi fanno più vittime, non permetterebbe più una crescita veramente straordinaria della durata media della vita. Ed è sorprendente anche il fatto che la sparizione del cancro non è quella che farebbe guadagnare il maggior numero di anni di vita.
Il primo posto spetta incontestabilmente alle malattie cardiovascolari. In Italia queste malattie fanno perdere, nelle condizioni del 1970, un po' più di 7 anni di vita potenziale. In Francia il vantaggio della loro eliminazione totale sarebbe minore: 4,3 anni per gli uomini e 4,8 per le donne. Da notare che si sono inglobate in queste categorie tanto l'apoplessia cerebrale quanto l'aterosclerosi coronarica. Quest'ultima, da sola, supera l'impatto dei neoplasmi. L'eliminazione di tutte le malattie di natura cancerosa non prolungherebbe la vita media che di 2 o 3 anni. Le malattie dell'apparato respiratorio e gli incidenti intervengono come cause di morte dopo i cancri ma prima delle malattie contagiose acute.
La cosa più sorprendente è constatare attraverso i calcoli statistici a quale punto le malattie infettive e parassitarie hanno perduto il ruolo storico di portatrici di morte; eliminandole tutte definitivamente, la speranza di vita alla nascita di un bambino europeo non sarebbe prolungata neppure di un intero anno.
Se è vero che l'impatto delle malattie cardiovascolari sulla speranza di vita alla nascita è più grande di quello dei cancri, la situazione non è la stessa se si prendono in considerazione gli interessi della popolazione attiva: l'eliminazione dei cancri sarebbe infatti, per i giovani adulti, più vantaggiosa di quella delle malattie cardiovascolari.
d) Colpo d'occhio sull'evoluzione delle principali cause di morte nel XX secolo
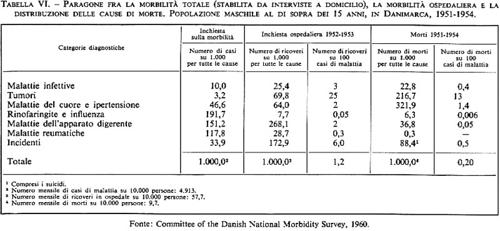
Dato che nel quadro di questa esposizione non è possibile passare in rassegna un gran numero di tabelle statistiche riguardanti le cause di morte nei diversi paesi, dal principio di questo secolo fino ai giorni nostri, illustreremo dapprima le tendenze generali dell'evoluzione delle principali cause di morte, riproducendo quattro diagrammi che mostrano insieme la differenza delle presentazioni grafiche e l'uniformità fondamentale della situazione epidemiologica in Germania, in Francia, in Italia e negli Stati Uniti. In seguito, le tabelle francesi ci serviranno per analizzare l'evoluzione delle variazioni stagionali delle cause di morte, e infine i rapporti dell'Organizzazione Mondiale della Sanità ci permetteranno di dare un'immagine panoramica della situazione in 22 paesi dell'Europa, dell'America settentrionale e dell'Oceania in un dato momento, nella fattispecie l'anno 1961.
Dai quattro diagrammi che illustrano le tendenze generali dell'evoluzione saltano immediatamente agli occhi l'aumento delle malattie dell'apparato circolatorio e dei tumori maligni e la caduta delle malattie infettive e delle malattie degli apparati respiratorio e digerente. La tubercolosi, in altri tempi mortale soprattutto nella forma polmonare, è classificata nel diagramma italiano fra le malattie dell'apparato respiratorio, il che spiega la caduta tanto forte di queste ultime. La mortalità per tubercolosi è diminuita dappertutto con una regolarità impressionante, ma nell'epoca attuale la bronchite e il cancro dell'apparato respiratorio cominciano a prendersi in parte una rivincita. Si può vedervi una conseguenza dell'inquinamento atmosferico. I diagrammi che riguardano la Francia e gli Stati Uniti separano la mortalità per accidenti vascolari cerebrali da quella dovuta alle cardiopatie si vede bene che, nella categoria delle malattie dell'apparato circolatorio, le due grandi componenti sono entrambe in continuo aumento. La mortalità per cirrosi epatica, legata per quattro quinti all'alcolismo, era caduta in Francia durante la seconda guerra mondiale a 8,7, ma in seguito ha segnato una recrudescenza progressiva: nel 1970 raggiunge 33 morti per 100.000 abitanti (39 nella Repubblica Federale Tedesca e 29 in Italia).
e) Variazioni stagionali della mortalità
Parecchie malattie uccidono di preferenza durante determinate stagioni. M. Aubenque, P. Damiani e H. Massé hanno studiato le variazioni della mortalità generale e delle cause di decesso secondo i mesi dell'anno in Francia, dal principio del secolo. L'analisi è stata fatta separatamente per i diversi mesi dell'anno e per il complesso delle età, assumendo come riferimento tre periodi: gli anni 1901-1913, 1955-1959 e 1968-1972. I diagrammi mostrano i risultati per i primi due periodi. Non pubblichiamo le curve del terzo periodo, perché non c'è grande differenza in rapporto alla situazione verso la metà del secolo, eccezion fatta per le affezioni delle vie respiratorie le cui ampiezze sono diminuite in inverno.
Il paragone fra il principio e la metà del secolo permette di rilevare un mutamento importante per i bambini al di sotto di un anno: nel periodo 1901-1913 vi erano due momenti di massima della mortalità, uno invernale in febbraio e uno estivo in agosto; il massimo estivo, più importante in partenza del picco invernale, si è non solo cancellato ma, nel 1955-1959, si è addirittura tramutato in minimo. Questo fenomeno è dovuto alla modificazione della curva di mortalità per gastroenterite.
Nel complesso delle età le variazioni stagionali hanno conservato le loro ampiezze in valori relativi e le malattie infettive le loro periodicità, per esempio il massimo in primavera per il morbillo e la pertosse, e in inverno per l'influenza. Le affezioni delle vie respiratorie e, in modo meno pronunciato, le malattie cardiache, le nefriti e le lesioni vascolari cerebrali hanno un massimo invernale e un minimo estivo. La punta massima degli incidenti si ha in estate, quella dei suicidi in primavera. Non c'è invece un ritmo stagionale per il cancro e per le cirrosi epatiche.
f) Panorama delle principali cause di morte nel mondo occidentale alla metà del XX secolo
Gli esperti dell'Organizzazione Mondiale della Sanità hanno pubblicato un'analisi comparativa delle dieci principali cause di morte negli anni 1954-1956 e 1960-1961 in 22 paesi dell'America settentrionale, dell'Europa e dell'Oceania (Rapport épidémiologique et démographique, vol. XVII, Genève 1964). La maggioranza di questi paesi è ad alto livello di industrializzazione.
Dall'indagine risulta che il 73% di tutte le morti è imputabile, nel 1961, alle cinque cause seguenti: malattie del cuore, tumori maligni, lesioni vascolari del sistema nervoso centrale, incidenti, e infine influenza e polmonite.
Il peso delle cardiopatie è schiacciante: sono responsabili di 300 morti per 100.000 abitanti e rappresentano il 31% di tutte le cause di morte nei 22 paesi in questione. Le lesioni vascolari cerebrali intervengono per il 13%, il che significa che il complesso delle malattie cardiovascolari arriva a un'incidenza media del 44% di tutte le cause di morte.
È istruttivo ricapitolare i dati di questo rapporto tenendo conto della ripartizione delle frequenze secondo le età.
Da 1 a 4 anni. Gli incidenti costituiscono la principale causa di morte e stanno in testa alla lista nei paesi più industrializzati, con qualche eccezione, fra cui l'Italia, dove l'influenza e la polmonite occupano il primo posto. Queste due malattie occupano invece il secondo posto nella maggior parte dei paesi, mentre i tumori maligni vengono al secondo posto in Danimarca e in Norvegia, al terzo in Francia, in Austria e in Svezia, al quarto nella Repubblica Federale Tedesca, in Italia, negli Stati Uniti, ecc. Il tasso medio è di 10,3 per 100.000. Le malattie del cuore figurano fra le dieci prime cause di morte anche in questo gruppo di età, ma non le lesioni vascolari cerebrali.
Da 5 a 14 anni. In questo gruppo il tasso medio di mortalità cade al livello più basso. Gli incidenti sono più rari che nel gruppo precedente, ma predominano ancora largamente. I tumori maligni occupano il secondo posto ed è loro imputabile il 15% di tutte le molti (tasso medio 6,4). Seguono le malformazioni congenite e le malattie del cuore (tasso medio 0,95, ma in Italia 4,3). I suicidi e le lesioni autoprocurate cominciano ad avere un certo ruolo.
Da 15 a 44 anni. Le cause di morte in questo gruppo variano poco da un paese all'altro. Quasi dappertutto gli incidenti, i cancri, le malattie del cuore e i suicidi si scaglionano dal primo al quarto posto. Gli incidenti sono frequenti, ma la loro incidenza è quasi simile a quella dei tumori maligni. Il tasso medio delle malattie del cuore è dieci volte più elevato che nel gruppo precedente. L'influenza e la polmonite occupano il quinto posto.
Da 45 a 64 anni. I tumori maligni e le malattie del cuore si disputano il primo posto; nella maggior parte dei paesi questo spetta però ai cancri, che sono responsabili del 30% di tutte le morti, con tassi medi che variano da 204 in Portogallo a 359 in Scozia. Le malattie del cuore superano i tumori maligni negli Stati Uniti, in Canada, in Svezia, in Australia e in qualche altro paese, con tassi che oscillano intorno al 30% di tutte le morti. Le lesioni vascolari cerebrali aumentano bruscamente in questo gruppo e raggiungono il tasso di 96 per 100.000.
Dopo i 64 anni. Nella vecchiaia le malattie del cuore sono la causa principale di morte: il tasso medio di mortalità è di 2.084 (varia da 1.335 in Francia a 3.147 nell'Irlanda del Nord). Si può imputare loro il 36% di tutte le morti in quest'ultimo gruppo di età. Le lesioni vascolari cerebrali sono in genere la seconda causa di morte, ma non in tutti i paesi. Il tasso medio è di 1.091 (varia fra 527 in Belgio e 1.476 in Scozia); l'incidenza sull'insieme delle morti è del 17%. Al terzo posto nella maggior parte dei paesi presi in considerazione vengono i tumori maligni, che però in alcuni paesi sono al secondo posto, prima delle lesioni vascolari cerebrali. Il tasso medio di mortalità a loro carico è di 988 (varia da 624 in Portogallo a 1.288 in Austria). L'influenza e la polmonite svolgono un ruolo non trascurabile, con un tasso medio di mortalità che raggiunge 248 (le cifre variano da 135 in Belgio a 622 nell'Irlanda del Nord). La morte in vecchiaia non è facilitata soltanto dalla fragilità dell'apparato cardiovascolare e dalla degenerazione dei tessuti, ma anche dal declino delle funzioni immunologiche.
Ricordiamo brevemente a titolo comparativo i dati statistici per i paesi del Terzo Mondo nello stesso periodo. Le malattie infettive vengono al primo posto per tutte le età. Le affezioni gastriche e intestinali provocano da sole, anche se le diarree dei neonati non sono incluse, più morti di qualunque altra malattia. Le cause di morte sono molto meno polarizzate che nel mondo occidentale e le cinque principali sono, tutte insieme, responsabili di meno di un terzo delle morti. Le malattie cardiovascolari cominciano a diventare un fattore importante della mortalità soltanto a partire dalla metà di questo secolo.
4. L'autopsia come criterio della morbilità
a) Le insufficienze della diagnosi clinica
L'informazione su cui è basata l'analisi statistica delle cause di morte non è molto buona, in quanto comporta una percentuale assai elevata di incertezze e anche di errori. La responsabilità va addebitata da una parte alle negligenze dei medici che compilano i certificati di morte e dall'altra alle limitazioni tecniche e scientifiche della diagnosi clinica.
Le cause della morte non sono sempre specificate nei documenti ufficiali (in Francia, per esempio, sono omesse nel 10% circa delle dichiarazioni di morte). Numerosi medici non sono convinti della necessità di compilare correttamente il certificato di morte, poiché considerano quest'atto come un obbligo amministrativo senza importanza dal punto di vista strettamente medico. In tale documento deve essere operata una distinzione fra la causa immediata della morte e la causa iniziale (vale a dire la malattia nel corso della quale è sopravvenuta la morte). Poiché è spesso difficile stabilire la gerarchia delle cause, i medici non se ne occupano, giudicano assurda la domanda loro rivolta e rispondono in modo approssimativo ed evasivo. Così, per esempio, l'espressione ‛arresto cardiaco' è usata a volte per designare la causa immediata della morte, sebbene non abbia in pratica alcun valore discriminante.
L'errore medico può essere misurato dalla discordanza fra le diagnosi cliniche e le verifiche anatomopatologiche. Le inchieste condotte a questo proposito in parecchi paesi industrializzati tendono a valutare fra il 20 e il 40% la percentuale degli errori diagnostici commessi in centri ospedalieri bene organizzati. Questi errori sono gravi nell'8-12% circa di tutti i casi: la correzione fatta a tempo avrebbe modificato la condotta terapeutica, fatta post mortem esige una rettifica importante della registrazione e della classificazione statistica. In una casistica esaminata nel Dipartimento di Biopatologia umana dell'Università La Sapienza di Roma gli errori significativi, cioè atti a pregiudicare la condotta terapeutica, erano pari al 9,2% delle diagnosi della malattia fondamentale e al 10,8% delle diagnosi della causa di morte. A questi errori andava aggiunto, rispettivamente, un 22,4% e un 33,9% di errori cosiddetti ‛accademici', tali, cioè, da non modificare la terapia o la sopravvivenza del paziente. L'incertezza sulla diagnosi clinica è senza dubbio ancora più grande quando si tratta di medici con clientela privata e non in ambito ospedaliero.
Il rischio di errore è particolarmente elevato per le affezioni dell'apparato circolatorio (per esempio l'infarto del miocardio e le emorragie interne), per certe forme di cancro e per le malattie infettive, cioè proprio per le categorie nosologiche che influenzano maggiormente la struttura della morbilità. L'embolia polmonare, le affezioni renali, l'aneurisma dissecante dell'aorta e la tubercolosi polmonare sfuggono spesso all'identificazione clinica, mentre invece l'emorragia cerebrale, l'epatite e il cancro del colon vengono diagnosticati anche troppo spesso.
Se il progresso dei mezzi tecnici ha notevolmente migliorato la qualità e il grado di certezza di molte diagnosi cliniche, non si può dire altrettanto per l'attività diagnostica nel suo complesso. Un'inchiesta americana indica che, fra il 1960 e il 1980, l'aumento della certezza diagnostica è globalmente molto scarso (v. Goldman, 1984). P. Gallo e F. Nardi (v., 1976) hanno paragonato due serie di autopsie fatte nel 1944 e nel 1974 presso il I Istituto di anatomia e istologia patologica a Roma (diretto da A. Ascenzi): nell'Ospedale Policlinico Umberto I la percentuale di diagnosi sbagliate della malattia fondamentale nel 1944 era del 27,7% e nel 1974 saliva al 33,7%; per quanto riguarda l'evento morboso terminale, la percentuale di diagnosi cliniche sbagliate era, nel 1944, del 35,7% e nel 1974 del 48,1%. Negli ospedali di Birmingham l'errore di diagnosi clinica si è mantenuto praticamente costante tra il 1959 e il 1972. L'aumento del numero delle diagnosi cliniche corrette per certe malattie, come l'arteriosclerosi, la cirrosi epatica e i disturbi endocrini, è stato eguagliato e perfino sorpassato dal calo delle diagnosi corrette delle malattie ‛classiche', come la tubercolosi polmonare, la peritonite, la meningite e l'ulcera gastrica.
b) Frequenza delle malattie secondo gli esami anatomopatologici
Lo studio statistico delle serie di autopsie è molto utile per scoprire le insidie della diagnosi clinica, in quanto permette di valutare con molta precisione la frequenza delle cause di morte e delle malattie principali che presentano lesioni e conseguenze morfologiche più tipiche delle turbe funzionali.
Il lavoro di Gallo e Nardi, citato prima, è esemplare da questo punto di vista. I diagrammi danno i risultati della classificazione dei processi patologici osservati su 2.000 cadaveri sottoposti ad autopsia a Roma (il primo migliaio nel 1944, il secondo nel 1974). Sono due foto istantanee da cui è permesso ricavare per interpolazione tutto un film sulla dinamica della patocenosi romana dopo la seconda guerra mondiale. Il confronto tra le autopsie del 1944 e del 1974 e un altro campione relativo al 1984 dimostra un'ulteriore modificazione della patocenosi nel decennio 1974-1984.
Un esempio analogo, più contenuto nel tempo, ci viene offerto dalla pubblicazione di P. Delavierre (v., 1971), che classifica i risultati di 3.000 autopsie fatte sistematicamente in un reparto ospedaliero di medicina generale a Parigi durante dieci anni (1958-1968). La patologia cardiovascolare occupa il primo posto, soprattutto le complicazioni dell'arteriosclerosi (lesioni vascolari cerebrali 19%, infarto del miocardio 13,3%, embolie e infarti polmonari 5,7%, ecc.). Il secondo posto appartiene ai tumori maligni (20%), il terzo alla cirrosi epatica (11%). Durante il decennio in questione questi tre valori sono in aumento fra la popolazione parigina ospedalizzata. L'autopsia conferma l'importanza della litiasi biliare (13,4%) e fa scoprire quella delle sclerosi pancreatiche (5,7%) e dell'emocromatosi (1,5%). Il diabete è in aumento (5,7%), l'ulcera gastrica è sempre importante (2,9%), la tubercolosi in calo (6,5%) e cosi anche le polmoniti, e la sifilide sembra in via di estinzione (0,5%).
Le autopsie sono un mezzo prezioso per accedere a una conoscenza approfondita della morbilità dovuta a neoplasie. Durante il nostro secolo i tassi bruti sono cresciuti fortemente. Se il riferimento a una popolazione standardizzata compensa l'influenza esercitata su questo aumento dall'invecchiamento delle popolazioni europee, bisogna ricorrere alle autopsie per eliminare gli effetti del miglioramento della diagnostica clinica. Inoltre l'esame anatomopatologico informa sulla distribuzione delle frequenze secondo la natura istologica del processo canceroso e secondo la sede primaria e le metastasi successive.
Le statistiche degli istituti di anatomia patologica dimostrano da una parte che l'incidenza globale dei cancri nei paesi industrializzati non cessa di crescere realmente e dall'altra che questa crescita è limitata a certe forme e certe localizzazioni. Essa è molto forte per i cancri al polmone e alle vie aereo-digerenti superiori, soprattutto negli uomini. I cancri del colon e del retto sono aumentati negli uomini e diminuiti nelle donne, mentre i cancri dello stomaco sono diminuiti in modo notevole nei due sessi.
5. Alla ricerca di una realtà proteiforme
a) Le malattie a denuncia obbligatoria
La denuncia obbligatoria di un certo numero di malattie rende possibile conoscerne l'incidenza. Si tratta soprattutto delle malattie che richiedono misure di isolamento.
La maggior parte dei paesi del mondo si sono impegnati a segnalare all'Organizzazione Mondiale della Sanità tutti i casi di peste, vaiolo, colera, febbre gialla, tifo esantematico e febbre ricorrente da pidocchi. Solo due di queste sei malattie sono ancora presenti in Europa. Le rickettsiosi, e per primo il tifo esantematico, hanno infuriato durante le due guerre mondiali, ma non rimangono più che in qualche piccolo focolaio endemico (per esempio in Bosnia-Erzegovina). Anche le borreliosi, febbri ricorrenti da pidocchi e da zecche, sono molto ridotte (focolai nei paesi mediterranei, soprattutto in Spagna).
Una risoluzione dell'Assemblea Mondiale della Sanità obbliga gli Stati membri a segnalare le epidemie di influenza, di poliomielite e di malaria. Il valore di queste registrazioni varia da un paese all'altro ed è spesso contestabile.
Non si può valutare se non in modo molto grossolano l'incidenza effettiva dell'influenza, perché supera di gran lunga la frequenza dei casi dichiarati. I servizi epidemiologici si contentano in effetti di individuare i primi casi di ogni ondata epidemica di questa malattia, di seguirne approssimativamente l'evoluzione e di studiare le particolarità del virus che ne è responsabile. La mortalità relativamente ridotta dell'infezione influenzale e il numero elevato dei casi leggeri fanno generalmente sottostimare i tassi di morbilità. L'influenza è oggi la malattia infettiva dominante nei paesi sviluppati, dove è responsabile di numerosi giorni di degenza e di inabilità al lavoro.
L'incidenza della poliomielite anteriore acuta è conosciuta soltanto per le forme paralitiche, encefalitiche e meningitiche gravi. Endemica in numerosi paesi poveri, l'infezione poliomielitica vi si manifesta nella maggior parte dei casi in forme leggere, spesso anche infracliniche. Al tempo della seconda guerra mondiale un'epidemia di forme paralitiche è comparsa nell'America settentrionale e nell'Europa settentrionale e occidentale. Quando l'immunizzazione spontanea cominciava a farla diminuire, l'epidemia è stata definitivamente stroncata dall'immunizzazione artificiale, ottenuta grazie a vaccinazioni messe a punto in quel periodo. Dal 1964 la poliomielite sembra quasi scomparsa nei paesi industrializzati.
L'elenco delle malattie a denuncia obbligatoria differisce da un paese all'altro, ma include generalmente una trentina di malattie. Nei paesi occidentali vi si trovano soprattutto, oltre quelle già citate come sottoposte a denuncia internazionale, anche febbri tifoidea e paratifoidee, difterite, scarlattina, morbillo, pertosse, meningite cerebrospinale, tetano, dissenteria bacillare e amebica, tracoma, brucellosi, leptospirosi, psittacosi, tularemia, carbonchio, rabbia, epatiti virali e, da poco tempo, la tubercolosi. Bisogna aggiungervi anche, per certi paesi, quattro malattie trasmissibili per via sessuale: sifilide, gonorrea, ulcera venerea e malattia di Nicolas-Favre.
La tab. II dà un'idea dell'ordine di grandezza della morbilità relativa ad alcune di queste malattie in quattro paesi europei, al principio della seconda metà del nostro secolo. Da allora tutte queste cifre sono ancora diminuite. Per valutare l'importanza di questa caduta, espressa qui nel numero assoluto dei casi denunciati, bisogna tener conto dell'aumento della popolazione totale.
Tuttavia è necessario prendere le debite precauzioni quando ci si riferisce a queste frequenze. Da un sondaggio sui dati statistici inglesi verso la fine dell'ultima guerra mondiale si ricava che i casi di difterite, scarlattina e poliomielite venivano dichiarati in modo quasi completo, ma 1/5 dei casi effettivi di febbri tifoidea e paratifoidee, 1/3 dei casi di morbillo e 2/3 dei casi di pertosse venivano passati sotto silenzio. Uno studio francese eseguito su 400.000 casi denunciati alle istituzioni dell'assistenza sociale indicava per la regione parigina una media annuale di 291 casi di morbillo per 100.000 persone aventi diritto all'assistenza medica, mentre secondo le denunce obbligatorie ufficiali il tasso di incidenza era soltanto di 83 casi su 100.000 abitanti.
Le zoonosi, come la rabbia, il carbonchio, la tularemia e la psittacosi, sono oggi sporadiche e rare, ma costituiscono tuttavia una minaccia importante.
La riduzione drastica delle febbri da infezione tifica nei paesi industrializzati è dovuta al controllo sanitario delle acque e del latte.
La tubercolosi polmonare e le altre forme dell'infezione tubercolare erano ancora diffuse al principio del secolo ed erano spesso mortali, anche se il miglioramento delle condizioni di vita ne aveva avviato il declino fin dal primo quarto del XIX secolo. Nel corso della prima metà del XX secolo la diminuzione dei tassi della morbilità specifica e della mortalità parziale è stata quasi costante, con una sola recrudescenza passeggera al tempo della prima guerra mondiale. Anche la seconda guerra mondiale ha segnato un passo indietro, ma questo ritardo è stato presto colmato e la chemioterapia, la diagnosi precoce e la generalizzazione della vaccinazione BCG hanno accelerato la caduta durante i primi tre decenni della seconda metà del secolo. L'efficacia del trattamento medico della tubercolosi ha avuto come effetto non soltanto la diminuzione della mortalità, ma anche, a breve scadenza, l'aumento della prevalenza di questa malattia. Tuttavia, il periodo in cui la forma cronica ha preso il posto della forma mortale è ora superato la prevalenza della tubercolosi è oggi al di sotto della centesima parte di quello che era al principio del secolo.
Malgrado questa forte riduzione, la tubercolosi polmonare rappresenta ancora un serio problema sanitario che riguarda soprattutto le persone anziane di sesso maschile. Come nel caso della cirrosi epatica, questa prevalente mortalità maschile è legata all'alcolismo.
In seguito all'aumento della frequenza di malformazioni di origine medicamentosa (si pensi allo scandalo del talidomide) e all'obbligo di prevedere un'assistenza speciale di lunga durata, parecchi paesi hanno introdotto la denuncia delle malattie invalidanti e degli handicaps constatati nei primi mesi di vita. Queste invalidità o malattie, relativamente poco numerose, rappresentano per le società occidentali un peso considerevole a causa delle implicazioni socioeconomiche.
b) La morbilità secondo le statistiche degli ospedali
Nel mondo moderno la percentuale, rispetto alla popolazione globale, delle persone ricoverate annualmente in ospedale è considerevolmente aumentata. Durante il nostro secolo, e nelle società ad alto livello di vita, questa crescita è stata spesso assai rapida e ha preso andamenti di curva esponenziale. Si tratta di un fenomeno che ci sembra derivare più dal mutamento della mentalità comune e dei mezzi di diagnosi e di terapia che da un aumento reale della morbilità. Le richieste di ricovero in ospedale indicano più il grado di medicalizzazione di una popolazione che quello della sua patologia.
Disponiamo di una documentazione molto ricca, varia e abbondante sulla morbilità delle persone ricoverate in ospedale, soprattutto da quando l'informatica elettronica è entrata nei registri medici dei centri ospedalieri più aggiornati. Sfortunatamente questi dati non rappresentano direttamente la morbilità generale della popolazione servita dall'ospedale in questione. Infatti, i motivi del ricovero ospedaliero variano secondo la natura e la qualità dei reparti e secondo gli interessi dei medici. L'esistenza di reparti specializzati condiziona fortemente i tassi di ripartizione delle malattie fra i pazienti di un'istituzione ospedaliera polivalente. Inoltre i malati soffrono spesso di parecchie affezioni, ma il ricovero è registrato per una sola causa. Le donne si fanno ricoverare più facilmente degli uomini, i pensionati più facilmente delle persone in età intermedia. L'uso delle statistiche ospedaliere esige quindi particolari precauzioni.
L'immagine della morbilità che risulta da queste statistiche differisce da quella che ci è stata rivelata dall'analisi delle cause di morte e delle denunce obbligatorie. In essa la prima posizione appartiene ai traumi e fra le malattie in senso stretto la priorità non spetta alle affezioni cardiovascolan, ma a quelle respiratorie. Negli ospedali dotati di un importante servizio di chirurgia predominano le malattie dell'apparato digerente, perché come causa di ricovero in ospedale l'appendicite è più frequente delle cardiopatie. Lo studio della morbilità attraverso la mortalità trascura le malattie degli occhi e i difetti della vista e la lettura delle statistiche ospedaliere dimostra quanto esso sottovaluti le allergie, le affezioni otorinolaringoiatriche e le dermatosi. Inoltre, nelle collettività ospedaliere non specializzate per la lotta contro il cancro i tumori benigni si trovano molto più spesso dei tumori maligni.
Le infezioni primarie da germi piogeni rappresentano ancora un fattore importante nella morbilità ospedaliera, nonostante l'abbassamento del tasso della mortalità a esse dovuta. Le infezioni secondarie in ambiente ospedaliero sembravano vinte verso la metà di questo secolo, ma tornano a essere di nuovo piuttosto frequenti e molto gravi. Questo ritorno non è dovuto a disattenzione verso un pericolo che si credeva scomparso, ma proviene dall'uso sconsiderato di antibiotici e dall'accresciuta virulenza di certi microbi.
Per chiarire la morbilità dei pazienti ricoverati in ospedale abbiamo scelto l'esempio del centro ospedaliero polivalente di Mantes-la-Jolie, che è tipico per l'attuale situazione nella regione parigina. Le malattie dell'apparato digerente occupano il primo posto (fatta eccezione per i traumi), nettamente avanti alle malattie dell'apparato respiratorio: ne è causa la cifra elevatissima degli interventi di appendicite e di ernie.
L'importanza delle malattie mentali e di quelle reumatiche dell'apparato osteomuscolare appare chiara quando si prende in considerazione il numero dei giorni di ospedalizzazione invece del numero dei ricoveri.
c) La morbilità fra i pazienti dei medici generici
I pazienti che passano per l'ambulatorio di un medico generico somigliano assai poco a quelli che riempiono gli ospedali: si lamentano spesso di mali che non comportano lesioni somatiche gravi e che non mettono a repentaglio la vita. Tuttavia queste sofferenze in sordina sono talmente frequenti ed esercitano una tale influenza sulla vita quotidiana che segnano profondamente lo stato di salute di una popolazione.
L'aspetto statistico degli stati patologici che si incontrano nella medicina ambulatoriale è stato trascurato per lungo tempo. L'interesse scientifico per questo campo si risveglia, verso la metà del nostro secolo, quasi parallelamente su due versanti: da una parte alcuni medici, come franchi tiratori, esaminano i loro registri privati e calcolano la composizione della loro clientela secondo le motivazioni delle consultazioni e le diagnosi emesse; dall'altra, qualche specialista della statistica medica organizza inchieste di questo tipo e interroga sistematicamente un gruppo determinato di medici generici.
Riflettendo sulla sua esperienza di medico generico in Germania, dopo il 1944, Robert N. Braun ha tentato un approccio metodologico originale e provocatorio. Ha elaborato un procedimento di ‛ricerca diagnostica mirata' (gezielte Diagnostik) e, convinto che le decisioni diagnostiche del generico sono valutazioni intuitive fondate su nozioni di probabilità, ha rimaneggiato le definizioni delle categorie nosologiche e ne ha valutato le frequenze nell'esercizio della medicina generale. I risultati diagnostici che si ottengono al momento delle consultazioni differiscono per il grado di precisione analitica dalle diagnosi cliniche ideali; Braun li ha quindi definiti e classificati in un modo che corrisponde ai mezzi reali del medico generico. Un'idea costante ha guidato le sue ricerche: la frequenza relativa delle categorie nosologiche incontrate nella pratica da un generico è molto stabile. Salvo in periodi eccezionali, quando le condizioni di vita variano oltre misura (cioè, nell'esperienza personale di Braun, durante la guerra), i problemi medici presentano al generico una frequenza abbastanza costante e una regolarità tutto sommato abbastanza sorprendente. È la ‟legge della ripartizione dei casi" (v. Braun, 1970). In effetti si tratta di un aspetto particolare del concetto di patocenosi.
Secondo Braun, la conoscenza delle regole che presiedono alla ripartizione dei casi è molto utile nella pratica medica corrente. La considerazione delle frequenze abituali aiuta la ricerca diagnostica mirata; bisognerebbe dunque conoscere queste frequenze in un ambito medio europeo: Braun ha perciò costruito una tabella di 307 categorie nosologiche ricavate dai risultati della sua attività medica durante cinque anni (1955-1959). Ne abbiamo estratto le quaranta categorie più frequenti (v. tab. III).
L'impostazione data dallo statistico inglese W. Ph. Logan è più classica e fornisce informazioni più sicure. Sotto la sua direzione il General Register Office, in collaborazione con il College of General Practitioners, ha organizzato in Inghilterra e nel Galles un'inchiesta di dodici mesi (1955-1956) sulla morbilità delle persone che hanno consultato 171 medici generici sparsi nel territorio preso in esame. Sono state esaminate le cartelle cliniche di circa 400.000 ammalati iscritti negli elenchi di questi medici. Bisogna ricordare che qualunque abitante del Regno Unito poteva iscriversi in tali elenchi beneficiando così di cure gratuite. Questa circostanza spiega il carattere molto generale e altamente significativo della ricerca. Data la vastità del campione, l'esemplare standardizzazione della classificazione nosologica e la precisione delle operazioni statistiche, si tratta di un'impresa pionieristica che rappresenta senza dubbio un notevole progresso nella tecnica della misurazione della morbilità. I risultati particolareggiati sono stati consegnati a una pubblicazione ufficiale (v. Logan e Cushion, 1958) da cui abbiamo ricavato due tabelle riassuntive (v. tabb. IV e V).
In Francia è stato effettuato un sondaggio a livello nazionale presso 446 medici generici incaricati di rilevare per tre giorni della loro attività, fra maggio e dicembre 1982, tutte le informazioni relative al complesso dei pazienti visitati in ambulatorio, rivolgendo soprattutto l'attenzione alle cause della consultazione (v. Le Fur e Sermet, 1984). In totale sono state registrate e analizzate 25.525 visite; un diagramma riassume la struttura della morbilità riscontrata.
d) Valutazione della morbilità totale
Le statistiche sulla morbilità forniscono di solito informazioni solo sui malati che cercano il soccorso della medicina. Ora, numerosi disturbi non vengono portati se non sporadicamente all'attenzione del medico: gli stati preclinici, i dolori reumatici, le affezioni benigne delle vie respiratorie, le nevrosi che non comportano conflitti sociali di grande rilevanza, le indigestioni, i piccoli traumi, i mal di denti, ecc., e così pure le malattie più gravi ma sopportate con rassegnazione dal malato e da chi lo circonda, i quali, per negligenza o per paura delle conseguenze, preferiscono non fare ricorso all'aiuto sanitario.
Per il primo figlio si richiede più facilmente l'assistenza medica che per i nati successivi, il che, naturalmente, riflette più le preoccupazioni e le angosce dei genitori che la reale morbilità infantile. Ai genitori che hanno acquisito certe conoscenze sul trattamento dei disturbi leggeri, ogni aumento di temperatura, ogni catarro o ogni diarrea non sembreranno più richiedere l'intervento del medico. Gli adulti, diventati essi stessi responsabili della propria persona, sono molto spesso ancora meno interessati a sottoporsi continuamente a esami medici. In certe affezioni cr0niche, poi, si finisce spesso per nascondersi e curarsi con mezzi propri.
Il grado di medicalizzazione, il livello di istruzione e il tipo di organizzazione dei servizi medici determinano la registrazione della morbilità nella stessa misura delle sofferenze reali di una popolazione. Lo sviluppo dell'assistenza sociale provoca in un paese l'aumento del consumo medico e, lasciando intravvedere una parte fino allora invisibile della morbilità totale, può dare l'impressione di un aggravamento dello stato di salute generale.
Nel corso della propria vita l'uomo medio di un paese dell'Europa occidentale è ricoverato in ospedale per malattia o per incidente circa cinque volte; chiede l'aiuto medico circa un centinaio di volte (contando solo la prima consultazione di una serie annuale relativa alla stessa malattia), ma deve sopportare circa 500 volte disturbi di ogni tipo. I malanni ignorati o sopportati con rassegnazione non sono sempre necessariamente benigni. Secondo Logan, i sondaggi in Inghilterra dimostrano che soltanto un caso su nove di anemia grave viene rivelato e curato; nello stesso modo, su dodici diabetici curati annualmente nella clientela media di un medico generico, ci sono probabilmente altri nove casi in cui la malattia non viene riconosciuta. In un passato ancora vicino non si sospettava neppure l'alta frequenza dell'ipertensione arteriosa, e la situazione non è certo migliore per quanto riguarda i disturbi mentali e le malattie somatiche senza manifestazioni cliniche facilmente dimensionabili.
Come fare per misurare correttamente questa faccia nascosta della morbilità totale? Le fonti di informazione sono molto varie: l'esame obbligatorio di alcune categorie di lavoratori; i registri dei medici scolastici; le visite mediche di leva con il rilievo delle cause di inabilità al servizio militare; l'esame prematrimoniale; le statistiche degli istituti di assicurazione; le indagini (screening) per la scoperta di malattie nello stadio precoce o latente e per la valutazione di un fattore di rischio (per esempio l'analisi citologica e chimica del sangue o il controllo della pressione arteriosa di tutti i membri di una collettività); il bilancio e la valutazione dello stato di salute (check-up), vale a dire la ricerca simultanea di parecchie malattie fatta in serie su un campione di popolazione; infine le inchieste condotte con interrogatori sistematici mediante visite domiciliari. La molteplicità dei metodi usati oggi prova già che nessuno è del tutto soddisfacente.
Le ricerche mediante interviste possono comprendere sia tutti gli abitanti di una regione, sia un campione rappresentativo di una regione o di tutta la popolazione di un paese. Due inchieste esemplari a livello nazionale sono state fatte in Inghilterra (1943-1952) e in Danimarca (1951-1954). Gli intervistatori hanno registrato i ricordi degli interrogati sul loro stato di malattia o di buona salute nel corso di un periodo precedente. Non si è tenuto conto nè della durata della malattia, né della gravità dei sintomi, né del modo in cui si è arrivati alla diagnosi. Nelle due inchieste le cause principali della morbilità sono le malattie dell'apparato respiratorio e le affezioni reumatiche. I disturbi lievi sono molto più frequenti delle affezioni gravi. I difetti di vista e i denti in cattivo stato sono estremamente frequenti. La statistica danese è particolarmente utile in quanto permette di apprezzare gli scarti fra la morbilità globale, la morbilità ospedaliera e le cause di morte (v. tab. VI).
Bisogna sottolineare che neppure le inchieste per intervista colgono la morbilità reale, ma ne fissano solo un'immagine deformata dall'intermediazione della rappresentazione sociale dei concetti di salute e di malattia. Più della metà delle affermazioni registrate durante le interviste a domicilio sono fondate su autodiagnosi, alcune delle quali fortemente soggettive.
Una commissione britannica dà prova di un notevole buon senso quando dichiara che sarebbe certamente auspicabile arrivare a una stima della morbilità totale, ma è generalmente vantaggioso studiare la morbilità sulla base di casi definiti da una condizione limitativa, che conferisce loro un carattere più significativo o li rende più misurabili. Questa condizione limitativa può essere l'allettamento, l'inabilità al lavoro, la necessità di cure mediche o il ricovero ospedaliero. Si introduce però una specie di distorsione nello studio della morbilità, perché non si tiene conto soltanto della presenza reale delle malattie, ma anche del modo in cui il malato reagisce alla loro comparsa. Il compromesso, secondo Logan, starebbe nel tentativo di stabilire statistiche in grado di coprire il più gran numero possibile di casi di malattia che rispondano a una definizione statistica precisa e che, nello stesso tempo, siano stati oggetto di una diagnosi medica sufficientemente sicura.
e) Osservazioni sui fattori patogeni delle società industriali
L'ineguaglianza degli esseri umani davanti alle malattie e alla morte è un tema talmente complesso e dibattuto che ci vorrebbero molte pagine per darne conto con tutte le sfumature necessarie.
Nelle società industriali la malattia e la morte per regola generale colpiscono più gravemente il sesso maschile che il sesso femminile, le classi povere più di quelle ricche, i cittadini più che la gente di campagna. Tutto ciò si fa presto a dirlo, è esatto come media statistica e purtuttavia è troppo sommario, accettabile solo con numerosi correttivi. La civiltà attuale ha rovesciato l'ineguaglianza dei sessi, diversificato quella delle categorie socioeconomiche e attenuato le differenze fra città e campagna.
La patocenosi delle società industriali è determinata da una parte da una quasi totale soppressione di certi fattori patogeni, di cui abbiamo già ricordato il ruolo (soprattutto la sottoalimentazione e un buon numero di agenti infettivi), e dall'altra dall'aggravamento e anche dalla comparsa inattesa di altri fattori, di cui bisogna almeno brevemente ricordare l'importanza.
Fra i fattori che condizionano in modo nuovo la morbilità attuale notiamo in primo luogo l'inquinamento atmosferico e idrico. Vi si aggiungono le intossicazioni di massa, che possono essere volontarie (come il consumo crescente degli stupefacenti e la persistenza dell'alcolismo e del tabagismo) o involontarie: queste a loro volta sono dovute o a sostanze chimiche utili in linea di principio (pesticidi, additivi per la conservazione degli alimenti, ecc.) o a sostanze direttamente nocive (come gli additivi per denaturare alcuni prodotti commestibili: ricordiamo, per esempio, le intossicazioni dovute all'olio adulterato in Spagna), o ancora a scarichi industriali (per esempio i composti di mercurio responsabili della malattia di Minamata). Non c'è riparo dagli incidenti industriali gravi (si pensi alla catastrofe di Seveso).
L'inquinamento non è soltanto chimico. Le radiazioni e il rumore sono due forme altrettanto temibili: le prime possono essere cancerogene e minacciano il patrimonio genetico, il secondo attacca soprattutto il sistema neurovegetativo e colpisce l'apparato uditivo. Anche lo stress è all'origine di numerose turbe mentali e psicosomatiche. Una forte distorsione delle funzioni organiche può derivare dalla perturbazione dei ritmi di vita, dalla complessità dei compiti e delle responsabilità professionali. La tensione psichica contribuisce all'aumento della violenza e favorisce gli incidenti. La fuga nella malattia è spesso un riflesso di autodifesa, ma sfortunatamente l'organismo va allora al di là dello scopo ricercato. Succede anche a livello delle difese immunitarie che, custodi dell'individualità, condizionano sempre più un particolare tipo di morbilità.
L'alimentazione attuale è contemporaneamente troppo ricca e male equilibrata: sovrabbondante in lipidi di origine animale e in glucidi raffinati - donde l'obesità, l'aterosclerosi e la carie dentaria - e povera di residui, soprattutto di fibre vegetali, da cui la stipsi e anche l'aumentata frequenza di appendiciti. Di pari passo con il regime sovraccarico va normalmente l'inattività muscolare, da cui derivano certe degenerazioni dei tessuti e affezioni cardiovascolari.
Le infezioni non sono state vinte, ma soltanto cambiate. Il posto dei protozoi e della maggior parte dei batteri patogeni ‛classici' è stato occupato dai virus. Certe condizioni di habitat e di vita in comune facilitano l'apparizione di infezioni virali di nuovo tipo, trasmesse nelle grandi costruzioni con aria condizionata (raffreddori a ripetizione, malattia dei legionari, ecc.) o dalla promiscuità sessuale (AIDS). Questi nuovi microclimi e la profusione delle sostanze chimiche con cui l'uomo entra ormai in contatto aumentano i rischi di reazioni allergiche.
Niente è più drammatico a prima vista che l'attuale fioritura di malattie provocate dall'attività medica. Nella misura stessa in cui la medicina è diventata efficace, è diventata anche pericolosa. Durante la seconda guerra mondiale nessun soldato americano ha contratto la febbre gialla; la vaccinazione specifica, obbligatoria nell'esercito americano, ha confermato così la sua validità, ma ha avuto anche conseguenze funeste: 50.000 casi di epatiti post-vacciniche e più di 80 morti nel solo anno 1942. È lo scotto del progresso, proprio come gli effetti indesiderati di numerosi farmaci moderni. Pensiamo alle allergie e alle invasioni di funghi che derivano dall'uso degli antibiotici, alle lesioni digestive da fenilbutazone e da acido acetilsalicilico, all'agranulocitosi dovuta all'amidopirina, agli inconvenienti della corticoterapia e degli anticoagulanti, ecc. Certi farmaci sono cancerogeni; altri, presi da una donna incinta, sono teratogeni. La trasfusione del sangue, e perfino la semplice iniezione per la somministrazione parenterale di una medicina, sono talvolta all'origine di complicazioni morbose. I procedimenti diagnostici moderni non sono sempre esenti da rischi.
In breve, la patologia iatrogena non è un mito ma, guardandola da vicino, non è neppure un fenomeno veramente allarmante; bisogna giudicarne la frequenza in rapporto all'insieme degli atti medici all'interno di una popolazione e metterla a confronto con i benefici ottenuti tramite i mezzi terapeutici e diagnostici in questione: essa pare allora di scarso rilievo.
Alcuni accusano la scienza di mettere a repentaglio l'avvenire biologico dell'uomo e di creare una morbilità che sarebbe, alla lunga, più nefasta di quella antica. Bisogna temere questo pericolo, che però non deriva necessariamente dal progresso scientifico e tecnologico, ma dal suo cattivo uso sociale: anzi, proprio nella scienza sta la speranza di scongiurarlo.
Bibliografia
Acsádi, G., Nemeskéri, J., History of human life span and mortality, Budapest 1970.
American Geographical Society, Atlas of diseases, New York 1951-1955.
Antoniotti, F., De Petra, G., Sul concetto di malattia: in patologia generale, in medicina legale, in medicina assicurativa ed in medicina sociale, Roma 1965.
Aubenque, M., Damiani, P., Massé, H., Variations saisonnières et séries chronologiques des causes de décès en France de 1900 à 1972, in ‟Cahiers de sociologie et de démographie médicales", 1979, XIX, pp. 17-22.
Aykroyd, W.R., L'élimination des maladies de carence, Genève 1970.
Bailey, N. T. J., The mathematical theory of infectious diseases and its applications, London 1975.
Barral, E., Économie de la santé: faits et chiffres, Paris 1977.
Bellanger, F. e altri, La mortalité par cancer en l'année 1976 et son évolution depuis 1954, Paris 1979.
Berghoff, E., Entwicklungsgeschichte des Krankheitsbegriffes, Wien 1947.
Berlinguer, G., Malaria urbana: patologia delle metropoli, Milano 1976.
Berlinguer, G., Evoluzione nosologica: dalla rivoluzione industriale alla rivoluzione tecnico-scientifica, in Salute e classi lavoratrici in Italia dall'Unità al fascismo (a cura di M. L. Betri e A. Gigli Marchetti), Milano 1982, pp. 11-17.
Beveridge, W. I. B., Influenza, the last great plague, New York 1977 (tr. it.: L'influenza. L'ultimo grande flagello, Roma 1982).
Braun, R. N., Feinstruktur einer Allgemeinpraxis, Stuttgart 1961.
Braun, R. N., Lehrbuch der ärztlichen Allgemeinpraxis, München 1970.
Bruce-Chwatt, L. J., De Zulueta, J., The rise and fall of malaria in Europe, Oxford 1980.
Bürger, M., Klinische Fehldiagnosen, Stuttgart 1954.
Bugard, P., État de maladie, Paris 1964.
Canguilhem, G., Le normal et le pathologique, Paris 19724 (tr. it.: Il normale e il patologico, Firenze 1975).
Caselli, G., Egidi, V., La géographie de la mortalité italienne; différences territoriales et milieu, in ‟Genus", 1979, XXXV, pp. 101-153.
Cockburn, A., The evolution and eradication of infectious diseases, Baltimore 1963.
Collier, R., The plague of the Spanish lady: the influenza pandemic of 1918-1919, New York 1974 (tr. it.: La malattia che atterrì il mondo: storia della spagnola, il terribile flagello che uccise in pochi mesi 20.000.000 di persone, Milano 1980).
Committee of the Danish National Morbidity Survey, The sickness survey of Denmark 1951-1954, Copenaghen 1960.
Copeland, D. D., Concepts of disease and diagnosis, in ‟Perspectives in biology and medicine", 1977, XX, pp. 528-538.
Coury, C., La tuberculose au cours des âges: grandeur et déclin d'une maladie, Paris 1972.
Curiel, D. (a cura di), Étude de la morbidité et de la mortalité, Genève 1967.
Delavierre, P., Inventaire de la morbidité des sujets décédés: classification des processus pathologiques, in ‟Semaine des hôpitaux", 1971, XLVII, pp. 1122-1134.
Della Peruta, F. (a cura di), Malattia e medicina, in Annali della Storia d'Italia, vol. VII, Torino 1984.
Denoix, P. F., Documents statistiques sur la morbidité par cancer dans le monde, Paris 1952.
Dingle, J. H., The ills of man, in ‟Scientific American", 1973, CCXXIII, 3, pp. 77-84.
Doll, R., Payne, P., Waterhouse, J., Cancer incidence in five continents, Genève 1966, Lyon 1976.
Eckholm, E. P., The picture of health; environmental sources of disease, New York 1977.
Fanconi, G., Der Wandel der Krankheiten seit Beginn des 20. Jahrhunderts, in ‟Schweizerische Aerztezeitung", 1963, XLVI, pp. 1111-1119.
Fédération Nationale des Organismes de Sécurité Sociale, Statistiques médico-sociales, Paris 1962.
Feinstein, A. R., Clinical biostatistics, Saint Louis 1977.
Galdston, I. (a cura di), The impact of the antibiotics on medicine and society, New York 1958.
Gallo, P., Nardi, F., Sul divenire della patologia umana: confronto tra due campioni di 1.000 autopsie consecutive relative agli anni 1944 e 1974, in ‟Recenti progressi in medicina", 1976, LXI, pp. 413-449.
Gardner, M. J., Atlas of mortality from selected diseases in England and Wales, 1968-1979, New York 1983.
Garros, B., Bouvier, M. H., Excès de la surmortalité masculine en France et causes médicales de décès, in ‟Populatin", 1978, XXXIII, pp. 1095-1114.
Girelli Bruni, E. (a cura di), Teoria delle decisioni in medicina, Verona 1981.
Goldman, L., Diagnostic advances versus the value of the autopsy, 1912-1980, in ‟Archives of pathology and laboratory medicine", 1984, CVIII, pp. 501-505.
Greenberg, M. R., Urbanization and cancer mortality: the United States experience 1950-1975, Oxford 1983.
Greene, R.C., Medical overkill: diseases of medical progress, Philadelphia 1983.
Grmek, M. D., Géographie médicale et histoire des civilisations, in ‟Annales E. S. C.", 1963, XVIII, pp. 1071-1097.
Grmke, M. D., Préliminaires d'une étude historique des maladies, in ‟Annales E. S. C.", 1969, XXIV, pp. 1473-1483.
Gross, R., Medizinische Diagnostik, Grundlagen und Praxis, Berlin 1969.
Guidevaux, M. e altri, Les malades en médecine libérale: qui sont-ils? de quoi souffrent-ils?, Paris 1975.
Guidevaux, M. e altri, Étude de morbidité hospitalière, Paris 1976.
Heasman, M. A., Lipworth, L., Accuracy of certification of cause of death, London 1966.
Henschen, F., The history of geography of diseases, New York 1966.
Herdan, G., The mathematical relation between the number of diseases and the number of patients in a community, in ‟Journal of the Royal Statistical Society", 1957, CXX A, pp. 320-330.
Herzlich, C., Santé et maladie. Analyse d'une représentation sociale, Paris 1969.
Hoey, J., Lambert, R., Éléments d'épidémiologie pour le clinicien, Paris 1981.
Horder, J., Horder, E., Illness in general practice, in ‟Practitioner", 1954, CLXXIII, pp. 186-187.
Horwitz, O., Disease, cure and death; epidemiologic and clinical parameters for chronic diseases illustrated by a model: tuberculosis, in ‟American journal of epidemiology", 1973, XCVII, pp. 148-159.
Howe, M., World geography of human diseases, London-New York 1977.
Imhof, A.E., Die gewonnenen Jahre, München 1981.
Imhof, A.E., Von der unsicheren zur sicheren Lebenszeit, in ‟Vierteljahrschrift für Sozial- und Wirtschaftsgeschichte", 1984, LXXI, pp. 175-198.
Imhof, A.E., Larsen, Ø., Sozialgeschichte und Medizin, Stuttgart-Oslo 1976.
Isnardi, V.E., La tubercolosi in Italia 1887-1923, Livorno 1928.
Jenicek, M., Cléroux, P.D., Épidémiologie. Principes, techniques, applications, St-Hyacinthe, Québec 1982.
Kjeldsen, K., Evaluation of the impact of various diseases on mortality, in ‟Bulletin of the World Health Organization", 1975, LII, pp. 369-375.
Leclerc, A. e altri, Morbidité, mortalité et classe sociale: revue bibliographique, in ‟Revue d'épidémiologie et de santé publique", 1979, XXVII, pp. 331-358.
Le Fur, P., Sermet, C., Les généralistes et leurs patients, in ‟Concours médical", 1984, CVI, pp. 880-882.
Leighton, J., The spread of cancer, New York 1967.
Lerner, M., Anderson, O.W., Health progress in the United States 1900-1960, Chicago 1963.
Levy, D., Quand les statistiques arrivent à vaincre la maladie, in ‟Concours médical", 1981, CIII, pp. 2503-2505.
Lilienfeld, A. M., Epidemiology of infectious and non-infectious diseases: some comparisons, in ‟American journal of epidemiology", 1973, XCVII, pp. 135-147.
Lilienfeld, A.M., Lilienfeld, D.E., Foundations of epidemiology, New York-Oxford 1980.
Livi Bacci, M., La société italienne devant les crises de mortalité, Firenze 1978.
Logan, W. P. D., Brooke, E. M., The survey of sickness 1943-1952, London 1957.
Logan, W. P. D., Cushion, A.A., Morbidity statistics from general practice, London 1958.
McKeown, T., Medicine in modern society, London 1965.
McKeown, T., The role of medicine: dream, mirage or nemesis?, Oxford 1976 (tr. it.: La medicina: sogno, miraggio o nemesi?, Palermo 1978).
May, J. M., The ecology of human disease, New York 1958.
Meade, M. S. (a cura di), Conceptual and methodological issues in medical geography, Chapel Hill, N.C., 1981.
Mortara, G., La salute pubblica in Italia durante e dopo la guerra, Bari 1921.
Moser, R. H. (a cura di), Diseases of medical progress, Springfield, Ill., 1964.
Mosse, P., Une vue sur les sciences humaines de la santé (France 1975-1981), Paris 1982.
Mottura, G., Attualità e inattualità dell'autopsia, in ‟Recenti progressi in medicina", 1976, LXI, pp. 390-410.
Omran, A.R., A century of epidemiologic transition in the United States, in ‟Preventive medicine", 1977, n. 6, pp. 30-51.
Organisation Mondiale de la Santé, Rapport épidémiologique et démographique, Genève 1948-1984.
Organisation Mondiale de la Santé, Trends in the study of morbidity and mortality, Genève 1965.
Organisation Mondiale de la Santé, Risques pour la santé du fait de l'environnement, Genève 1972.
Organisation Mondiale de la Santé, Manuel de la classification statistique internationale des maladies, traumatismes et causes de décès. Neuvième révision, 1975, Genève 1977.
Pazzini, A., Scritti di storia delle malattie, Roma 1968.
Peller, S., Quantitative research in human biology and medicine, Bristol 1967.
Porisini, G., Agricoltura, alimentazione e condizioni sanitarie. Prime ricerche sulla pellagra in Italia dal 1880 al 1940, Genève 1979.
Riese, W., The conception of disease, New York 1953.
Roesle, E. E., Essai d'une statistique comparative de la morbidité devant servir à établir les listes spéciales des causes de mortalité, Genève 1928.
Rumeau-Rouquette, C., Bréart, G., Padieu, R., Méthodes en épidémiologie, Paris 1981.
Sadegh-Zadeh, K., Krankheitsbegriffe und nosologische Systeme, in ‟Metamed", 1977, I, pp. 4-41.
Scandellari, C., La strategia della diagnosi, Padova 1981.
Sigerist, H. E., Civilization and disease, Ithaca, N. Y., 1943.
Somogyi, S., La misura della mortalità della popolazione italiana attraverso le tavole di eliminazione, in Atti del XX Congresso Nazionale d'Igiene, Roma 1958.
Sontag, S., Illness as metaphor, New York 1977 (tr. it.: Malattia come metafora. Il cancro e la sua mitologia, Torino 1979).
Sorcinelli, P., Per una storia della malattia in Italia, in ‟Sanità, scienza e storia", 1984, n. 2, pp. 64-100.
Spink, W. W., Infectious diseases: prevention and treatment in the nineteenth and twentieth centuries, Folkestone 1978.
Spree, R., Soziale Ungleichheit vor Krankheit und Tod, Göttingen 1981.
Steudler, F. (a cura di), Sociologie médicale, Paris 1972.
Stocks, P., sickness in the population of England and Wales in 1944-1947, London 1949.
Surault, P., L'inégalité devant la mort, Paris 1979.
Taylor, F. K., Disease concept and the logic of classes, in ‟British journal of medical psychology", 1981, LIV, pp. 277-286.
Vallin, J., La mortalité par génération en France depuis 1899, Paris 1973.
Vimont, C., Baudot, J., Les causes d'inaptitude au service militaire, in ‟Population", 1964, XIX, pp. 55-78.
Waterhouse, J. e altri, Cancer incidence in five continents, Lyon 1976.
Wingen, M., Grundfragen der Bevölkerungspolitik, Stuttgart 1975.